Editor original: Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe y Lynn Leemans
Definición / Descripción
Las lesiones de Lisfranc implican el desplazamiento (o dislocación) de los huesos metatarsianos del tarso, particularmente en lo que se refiere a la segunda articulación tarsometatarsiana (tarsometa-tarsal) y la articulación de Lisfranc ligamento.
La gravedad de la lesión puede variar de simple a compleja y puede afectar varias articulaciones y huesos de la parte media del pie. Por lo general, se diagnostica erróneamente como un esguince, especialmente si el mecanismo de la lesión es un simple giro y caída.
Anatomía clínicamente relevante
El pie se puede subdividir en tres partes: el área del antepié que contiene los dedos de los pies, el área del mediopié que consiste en los huesos pequeños llamados navicular, cuneiforme y cuboides. La tercera parte es el retropié que consta del astrágalo (parte inferior del tobillo) y el calcáneo (talón).
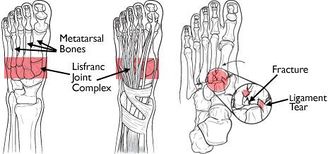
Complejo de juntas Lisfranc
Las articulaciones de Lisfranc son articulaciones tarsometarales. En el complejo articular de Lisfranc normal, las primeras 3 bases de los metatarsianos se articulan con sus respectivas cuneiformes y los 2 metatarsianos laterales se articulan con el cuboides. La base del segundo metatarsiano está fuertemente empotrada en una mortaja formada por los 3 huesos cuneiformes. Los ligamentos intertarsales, los ligamentos tarsalmetatarsianos dorsal y plantar (TMT) y los ligamentos transversos proporcionan estabilidad a los tejidos blandos.
El ligamento de Lisfranc es una gran banda de tejido colágeno plantar que abarca la articulación de la cuneiforme medial y la segunda base metatarsiana.
Mientras que los ligamentos transversales conectan las bases de los cuatro metatarsianos laterales, no existe ligamento transversal entre la primera y la segunda base metatarsiana. La cápsula articular y los ligamentos dorsales forman el único soporte mínimo en la superficie dorsal de la articulación de Lisfranc.
La arquitectura basy de esta articulación, específicamente el acuñamiento ‘keystone’ del segundo metatarsiano de la cuneiforme forma el punto focal que soporta toda la articulación tarsometatarsiana.
Para una descripción más detallada y revisión de la anatomía del tobillo y el pie.
Epidemiología / Etiología
Las lesiones de la articulación de Lisfranc suelen ser el resultado de una combinación de rotación externa y fuerza de compresión. Las lesiones pueden ser causadas por un trauma directo o indirecto. Las lesiones en la articulación a menudo se pasan por alto debido a la complejidad y rareza anatómicas. Pueden ser causados por una lesión de baja energía, como un simple giro o caída. Suelen ocurrir cuando una persona tropieza con la parte superior de un pie flexionado plantar. Un trauma directo, como una caída desde lo alto, también puede causar una lesión de Lisfranc. Estas lesiones de alta energía pueden resultar en múltiples dislocaciones y fracturas en el pie. Existe una alta incidencia entre los futbolistas.
Características / Presentación clínica
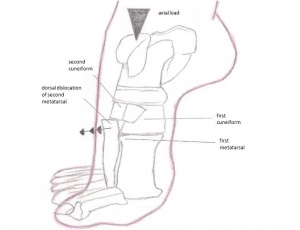
Image: Lisfranc_injury.jpg
Clínicamente, con el calcáneo mantenido estable, la abducción o pronación del antepié producirá dolor sobre el mediopié. Por lo general, hay dificultad para soportar peso, hinchazón mínima en el mediopié y sensibilidad palpable a lo largo de las articulaciones tarsometatarsianas. Los atletas pueden sentir dolor al correr de puntillas y al correr en la fase de empuje.
Las lesiones de Lisfranc pueden incluir esguinces, dislocaciones y fracturas de los tres al mismo tiempo. Una lesión puede ser causada por un trauma directo o indirecto. Se puede producir un traumatismo directo cuando una fuerza externa actúa sobre el pie, por ejemplo, cuando se le cae algo pesado. Un traumatismo indirecto se produce cuando el pie se tuerce después de quedar atrapado en algo. Una lesión en la articulación de Lisfranc es principalmente el resultado de la rotación externa y la fuerza de compresión combinadas.
Como en la mayoría de los casos de lesión, una lesión en la articulación de Lisfranc puede tener algunas complicaciones. La complicación más común es la artritis postraumática de la articulación. La artritis postraumática imita la artritis degenerativa, pero su curso se acelera debido a una lesión grave. Esto puede causar dolor crónico en la articulación lesionada.
Otra complicación se llama síndrome compartimental. Ocurre cuando una lesión traumática causa hinchazón y sangrado para aumentar la presión dentro de los tejidos del cuerpo. La incidencia de las luxaciones por fractura de la articulación de Lisfranc es de un caso por cada 55.000 personas cada año. Hasta el 20 por ciento de las lesiones de la articulación de Lisfranc se pasan por alto en las radiografías anteroposteriores y oblicuas iniciales.
Diagnóstico diferencial
La lesión fue notada por primera vez a principios del siglo XIX por el cirujano francés Jacques Lisfranc. . La herida se produjo cuando los soldados fueron arrojados de sus caballos y su pie se clavó en el estribo.Ahora los accidentes automovilísticos, las caídas y las lesiones deportivas también pueden provocar una lesión en la articulación de Lisfranc. Este tipo de lesión es cada vez más visto por jugadores de fútbol, gimnastas y bailarines de ballet. La lesión puede poner fin a su carrera.
La lesión de la articulación de Lisfranc no es fácil de diagnosticar, excepto cuando hay una inflamación marcada y cambios radiográficos notables. Los síntomas más comunes son:
- Hinchazón del pie y / o tobillo
- Moretones en el pie y / o tobillo
- Dolor generalmente en el parte media del pie
- Ensanchamiento del área del mediopié
- Gran bulto en el área superior del mediopié
- No poder poner ningún peso sobre el pie lesionado
El diagnóstico diferencial de la lesión de Lisfranc incluye: esguince del mediopié, fractura de metatarso, fractura de cuboides, disfunción del tendón del tibial posterior y lesiones por compresión del escafoides.
Procedimientos de diagnóstico
Actualmente, no existen pruebas clínicas específicas para confirmar el alcance de una lesión. Por tanto, el diagnóstico de lesiones ligmentosas puede basarse en un alto nivel de sospecha. En caso de sospecha de lesiones de Lisfranc, se justifica el uso de técnicas de imagen. Las radiografías recomendadas incluyen proyecciones anteroposterior, lateral y oblicua interna de 30 grados al soportar peso.
La lesión se puede ver en una radiografía. A veces se necesita una radiografía del pie sano para ver si hay una lesión o no. Es necesaria una radiografía con soporte de peso, porque una radiografía sin soporte de peso puede no revelar ninguna lesión.
En la radiografía, la luxación de la articulación tarsometatarsiana está indicada por:
- Pérdida de la disposición en línea del margen lateral de la base del primer metatarsiano con el borde lateral de la cuneiforme medial .
- Pérdida de la disposición en línea del margen medial de la base del segundo metatarsiano con el borde medial del cuneiforme medio en la vista anteroposterior con soporte de peso.
- La presencia de pequeños fragmentos avulsionados, que son indicaciones adicionales de lesión de ligamentos y probable ruptura de la articulación.
La lesión de Lisfranc también se puede examinar físicamente. Cuando se sospecha una lesión del complejo articular de Lisfranc, la palpación del pie debe comenzar en sentido distal y continuar en sentido proximal a cada articulación tarsometatarsiana. La sensibilidad a lo largo de las articulaciones metatarsianas respalda el diagnóstico de esguince del mediopié con potencial de inestabilidad segmentaria.
El dolor puede localizarse en la cara medial o lateral del pie en la región tarsometatarsiana a la palpación directa, o puede producirse por abducción y pronación del antepié mientras el retropié se mantiene fijo.
También se deben evaluar el pulso dorsalis pedis y el relleno capilar. Puede interrumpirse en una dislocación grave.
La tomografía computarizada debe reservarse para casos cuestionables como el pie gravemente lesionado donde no se puede obtener una posición adecuada o los casos en los que la multiplicidad de fracturas y dislocaciones dificulta la evaluación completa. La tomografía computarizada también se debe utilizar cuando no se puede lograr una reducción adecuada para determinar la presencia de fragmentos óseos o tejidos blandos atrapados que pueden estar dificultando la reducción.
Manejo médico
Manejo médico de las lesiones de Lisfranc puede ser operativa o no operatoria dependiendo de la gravedad. En los esguinces leves a moderados, la extremidad inferior puede inmovilizarse durante aproximadamente seis semanas. Las lesiones más graves pueden tratarse con reducción abierta y fijación interna (ORIF). Después de la ORIF, el pie generalmente se inmoviliza durante 8-12 semanas.
Si la lesión es grave y se cree que el daño es irreparable, se puede recomendar una fusión como procedimiento quirúrgico inicial. Una fusión es un proceso de «soldadura» en el que la idea es fusionar los huesos dañados para que se curen en una sola pieza sólida.
Manejo de fisioterapia
Si es el caso de un esguince leve y la radiografía no muestra diastosis, se sugiere la inmovilización. Si hay un desplazamiento mínimo de los huesos, una alternativa adecuada es un yeso rígido para caminar aplicado durante aproximadamente ocho semanas. Sin embargo, el tratamiento más común es asegurar los huesos fracturados y dislocados con una fijación interna (tornillos) o externa (clavos).
La intervención de fisioterapia comienza poco después de la inmovilización tanto en el tratamiento quirúrgico como en el conservador. Las intervenciones incluyen: reducción del edema, fortalecimiento para abordar la atrofia posterior a la inmovilización, ejercicios de flexibilidad, marcha y fabricación de ortesis de pie para ayudar a sostener las articulaciones tarsometatarsianas.
Otros ejercicios terapéuticos son subir escaleras, nadar, caminar en la piscina, ponerse de puntillas, saltar la cuerda, hacer sentadillas.
Aquí hay algunos otros ejercicios para una lesión de Lisfranc:
- Ejercicios de rango de movimiento: flexión plantar, dorsiflexión, inversión, eversión y escritura del alfabeto con los dedos de los pies.
- Estiramiento de la flexibilidad del arco del dedo del pie y del mediopié: deje que el talón descanse en el suelo y apoye los dedos de los pies contra la pared. Ahora intente presionar suavemente los dedos de los pies contra la pared para que pueda sentir el estiramiento de la planta del pie.
- Masaje en el arco del mediopié.
- La pantorrilla se estira para recuperar la flexibilidad en las pantorrillas.
- Ejercicios de fortalecimiento de tobillo y pie: estos ejercicios son los mismos que el rango de ejercicios de movimiento, pero con una banda de resistencia. También puede hacer arrugas con una toalla (coloque una toalla y arrugue la toalla con los dedos de los pies).
- Ejercicios de equilibrio: en una pierna, con los ojos cerrados, de pie sobre una almohada de espuma, de pie sobre una tabla oscilante .
- Ejercicios pliométricos y de salto: salto y aterrizaje, salto con una sola pierna, salto con caída.
De acuerdo con Reinhardt KR et al. La artrodesis parcial primaria es una terapia beneficiosa para una lesión de Lisfranc. Para demostrarlo, se ha realizado un estudio con 25 pacientes (12 con lesión ligamentosa de Lisfranc y 13 con lesión combinada de Lisfranc) con una mediana de edad de 46 años y un seguimiento medio de 42 meses. La puntuación de la American Orthopaedic Foot and Ankle Society (AOFAS) fue 81/100. La mayoría de los pacientes perdieron algunos puntos por dolor leve, limitaciones de las actividades recreativas y requisitos de calzado de moda. En el último seguimiento, los pacientes recuperaron un promedio del 85% de su actividad física previa a la lesión y 21 pacientes expresaron satisfacción con la terapia. Conclusión: La artrodesis parcial primaria produce buenos resultados clínicos y basados en el paciente.
Otro estudio nos dice que la artrodesis primaria no tiene ningún beneficio con respecto a las fracturas-luxaciones graves. En este caso, el tratamiento de elección es la reducción abierta y los tornillos temporales o la fijación con aguja de Kirschner.
Una revisión sistemática comparó la artrodesis parcial primaria con la ORIF y este estudio muestra que la puntuación AOFAS de los pacientes con ORIF fue 72,5 / 100. La puntuación AOFAS de los pacientes con artrodesis parcial primaria fue del 88% dentro de un año de seguimiento. Este estudio comparó seis artículos con 193 pacientes. Conclusión: Ambas terapias tienen resultados equivalentes, pero la artrodesis parcial primaria tiene una pequeña ventaja en términos de resultados clínicos.
Después de la artrodesis parcial primaria, los pacientes necesitan un yeso. Posteriormente, pueden iniciar el proceso de revalidación. En primer lugar, necesitarán un andador. Usan el andador cuando intentan ponerse de pie o mientras caminan. Los pacientes pueden hacer ejercicios sin el andador, pero luego deben sentarse. Después de 4 semanas, los pacientes comienzan a usar cada vez menos el andador. Cuando esto tiene éxito, los pacientes pueden comenzar a hacer ejercicios mientras están de pie. Comienzan con ejercicios de baja intensidad (flexión plantar y flexión dorsal del pie y la puntera (2x / día, 3x 10-15 repeticiones). Luego comienzan con ejercicios más difíciles (ciclismo, remo, pasos). Cuidado, nunca cruzar el umbral del dolor durante los ejercicios.
