Alkuperäinen toimittaja – Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe ja Lynn Leemans
Määritelmä / kuvaus
Lisfranc-vammat merkitsevät metatarsaalisten luiden siirtymistä (tai siirtymistä) lonkasta, varsinkin kun se liittyy toiseen tarsometatarsaaliseen (tarsometa-tarsal) nivelten ja Lisfranc nivelside.
Loukkaantumisen vakavuus voi vaihdella yksinkertaisesta monimutkaiseen ja siihen voi liittyä useita jalan keskiosan niveliä ja luita. Se diagnosoidaan väärin nyrjähdykseksi, varsinkin jos loukkaantumismekanismi on yksinkertainen vääntö ja pudotus.
Kliinisesti tärkeä anatomia
Jalka voidaan jakaa kolmeen osaan: etujalka joka sisältää varpaat, keskijalan alueen, joka koostuu pienistä luista, joita kutsutaan navikulaariseksi, kiilomuodoksi ja neliömäiseksi. Kolmas osa on takajalka, joka koostuu taluksesta (alemmasta nilkasta) ja kiveksestä (kantapäästä).
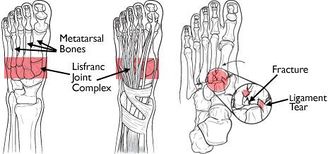
Lisfranc-nivelkompleksi
Lisfranc-nivelet ovat tarsometaraalisia nivellyksiä. Normaalissa Lisfranc-nivelkompleksissa ensimmäiset 3 metatarsaalipohjaa niveltyvät vastaavilla kiilamuotoisillaan, ja lateraaliset 2 metatarsaalia niveltyvät poikkileikkauksella. Toinen jalkapöydän pohja on tiukasti upotettu kolmiossa, jonka muodostavat 3 kiilamuotoa. Intertarsaaliset nivelsiteet, selkä- ja jalkapohjan tarsalmetatarsal (TMT) -nivelsiteet ja poikittaiset nivelsiteet tarjoavat pehmytkudoksen vakauden. metatarsaalinen pohja.
Vaikka poikittaiset nivelsiteet yhdistävät lateraalisen neljän jalkapohjan pohjan, ensimmäisen ja toisen jalkapohjan välissä ei ole poikittaista nivelsidettä. Nivelkapseli ja selän nivelsiteet ovat ainoa minimaalinen tuki Lisfranc-nivelen selkäpinnalla.
Tämän nivelen perusrakenne, erityisesti kiilahihnan toisen jalkapohjan kiilakivikiilaus, muodostaa keskipisteen, joka tukee koko tarsometatarsaalisen nivelten muodostumista.
Tarkempaa ja nilkan ja jalan anatomian katsaus.
Epidemiologia / etiologia
Lisfranc-nivelen vammat ovat yleensä seurausta ulkoisen pyörimisen ja puristusvoiman yhdistelmästä. Vammoja voi aiheuttaa joko suora tai epäsuora trauma. Nivelvammat jäävät usein väliin anatomisen monimutkaisuuden ja harvinaisuuden vuoksi. Ne voivat johtua matalan energian vammoista, kuten yksinkertainen vääntö tai putoaminen. Niitä esiintyy yleensä, kun henkilö kompastuu jalkapohjan taipuneen jalan yli. Suora trauma, kuten pudotus korkealta, voi myös aiheuttaa Lisfranc-vamman. Nämä suurenergiset vammat voivat johtaa moniin sijoiltaan ja murtumiin jalassa. Jalkapalloilijoiden keskuudessa esiintyvyys on suuri.
Ominaisuudet / kliininen esitys
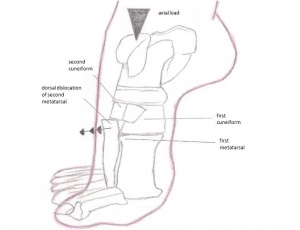
Kuva: Lisfranc_injury.jpg
Kliinisesti, kun kalkkikivi pysyy vakaana, eturaajan sieppaaminen tai primaatio tuottaa kipua keskijalan yli. Tyypillisesti on vaikea kantaa painoa, minimaalinen turvotus keskijalan päällä ja tuntuva arkuus tarsometatararsal-nivelissä. Urheilijoilla voi olla kipua varpailla juoksemisessa ja juoksun etenemisvaiheessa.
Lisfranc-vammat voivat sisältää nyrjähdyksiä, sijoiltaan siirtymiä, murtumia kaikille kolmelle samanaikaisesti. Vahinko voi johtua epäsuorasta tai suorasta traumasta. Suora trauma voi aiheutua, kun ulkoinen voima vaikuttaa jalkaan, esimerkiksi kun pudotat jotain raskasta sille. Epäsuora trauma aiheutuu, kun jalka kiertyy sen jälkeen, kun se tarttuu johonkin. Lisfranc-nivelen vamma johtuu enimmäkseen yhdistetystä ulkoisesta pyörimis- ja puristusvoimasta.
Kuten useimmissa loukkaantumistapauksissa, Lisfranc-nivelen vamma voi aiheuttaa joitain komplikaatioita. Yleisin komplikaatio on nivelen traumaperäinen niveltulehdus. Posttraumaattinen niveltulehdus jäljittelee degeneratiivista niveltulehdusta, mutta sen kulku kiihtyy vakavan vamman takia. Tämä voi aiheuttaa kroonista kipua loukkaantuneessa nivelessä.
Toinen komplikaatio on nimeltään osasto-oireyhtymä. Se tapahtuu, kun traumaattinen vamma aiheuttaa turvotusta ja verenvuotoa nostaakseen painetta kehon kudoksissa. Lisfranc-nivelten murtumien siirtymät ovat yksi tapaus 55 000 henkilöä kohden vuodessa. Peräti 20 prosenttia Lisfrancin nivelvammoista puuttuu ensimmäisissä anteroposteriorisissa ja vinoissa röntgenkuvissa.
Differentiaalinen diagnoosi
Vahinko huomasi ensimmäisen kerran 1800-luvun alussa ranskalainen kirurgi Jacques Lisfranc . Loukkaantuminen aiheutui, kun sotilaat heitettiin hevosistaan ja heidän jalkansa juuttui jalustaan.Nyt auto-onnettomuudet, putoamiset ja urheiluvammat voivat myös johtaa Lisfranc-nivelen loukkaantumiseen. Tällaisia vammoja näkevät yhä enemmän jalkapalloilijat, voimistelijat ja balettitanssijat. Loukkaantuminen voi mahdollisesti päättyä uralla.
Lisfranc-nivelvaurioita ei ole helppo diagnosoida lukuun ottamatta tilanteita, joissa on huomattavaa turvotusta ja havaittavissa röntgenkuvauksia. Yleisimmät oireet ovat:
- Jalan ja / tai nilkan turvotus
- Jalan ja / tai nilkan mustelmat
- Kipu yleensä jalan keskiosa
- jalkaterän alueen laajentuminen
- suuri kolahdus keskijalan yläosaan
- kyvyttömyys painostaa loukkaantunutta jalkaa
Differentiaalinen diagnoosi Lisfranc-vammaan kuuluu: keskijalan nyrjähdys, jalkapöydän murtuma, poikkileikkauksen murtuma, sääriluun takaosan jänteen toimintahäiriö ja navikulaarisen puristusvamma.
Diagnostiset toimenpiteet
Tällä hetkellä ei ole olemassa erityisiä kliinisiä testejä vahinkojen laajuuden vahvistamiseksi. Siksi ligamentoivien vammojen diagnoosi voi perustua korkeaan epäilyyn. Epäillyissä Lisfranc-vammoissa kuvankäsittelymenetelmien käyttö on perusteltua. Suositeltavat röntgenkuvat sisältävät anteroposteriorisen, lateraalisen ja 30 asteen sisäiset vinoennusteet painon kantamisessa.
Vahinko näkyy röntgenkuvassa. Joskus vahingoittumattomasta jalasta tarvitaan röntgenkuva nähdäksesi onko loukkaantuminen vai ei. Painoa kantava röntgenkuva on välttämätön, koska ei-painava röntgenkuva ei välttämättä paljasta vammoja.
Röntgenkuvassa tarsometatararsiaalisen nivelen dislokaatio osoitetaan seuraavasti:
- Ensimmäisen metatarsaalipohjan sivureunan ja mediaalisen kiilamuodon sivureunan linjaisen järjestyksen menetys .
- Toisen metatarsaalipohjan mediaalimarginaalin ja keskimmäisen kiilamuodon mediaalisen reunan linjasisäisen menetyksen menetys painon anteroposteriorisessa näkymässä.
- Pienien avuloituneiden fragmenttien läsnäolo, jotka ovat edelleen viitteitä nivelsideistä vahingoista ja todennäköisistä nivelhäiriöistä.
Lisfranc-vamma voidaan myös tutkia fyysisesti. Kun epäillään Lisfranc-nivelkompleksivammaa, jalan palpation tulisi alkaa distaalisesti ja jatkua proksimaalisesti jokaisen tarsometatarsaalisen nivelen kohdalla. Herkkyys metatarsaalisten nivelten varrella tukee jalkaterän nyrjähdyksen diagnosointia ja mahdollisesti segmentin epävakautta.
Kipu voi lokalisoitua tarsometatararsaalialueen jalan mediaaliseen tai lateraaliseen osaan suoralla palpatoinnilla, tai se voi syntyä sieppaamalla ja esijalkaen etujalkaa samalla kun takajaloa pidetään kiinteänä.
Dorsalis pediksen pulssi ja kapillaarien täyttö tulisi myös arvioida. Se voi häiriintyä vakavassa sijoissa.
Tietokonetomografia tulisi varata kyseenalaisille tapauksille, kuten vakavasti loukkaantuneelle jalalle, jossa ei voida saavuttaa riittävää sijaintia, tai tapauksiin, joissa murtumien ja sijoiltaanmuutosten vuoksi täydellinen arviointi on vaikeaa. Tietokonetomografiaa tulisi käyttää myös silloin, kun riittävää vähennystä ei voida saavuttaa luiden fragmenttien tai jumiin jääneiden pehmytkudosten läsnäolon määrittämiseksi, jotka saattavat estää vähentämistä.
Lääketieteellinen hoito
Lääketieteellinen hoito Lisfranc-vammoille voi olla operatiivinen tai ei-operatiivinen vakavuudesta riippuen. Lievissä tai kohtalaisissa nyrjähdyksissä alaraajat voivat liikkua noin kuuden viikon ajan. Vakavampia vammoja voidaan hoitaa avoimella vähentämisellä ja sisäisellä kiinnityksellä (ORIF). ORIF: n jälkeen jalka on immobilisoitu yleensä 8–12 viikkoon.
Jos vamma on vakava ja sen uskotaan vaurion olevan korjaamattomana, fuusio voidaan suositella ensimmäiseksi kirurgiseksi toimenpiteeksi. Fuusio on ”hitsausprosessi”, jossa idea on sulattaa vahingoittuneet luut yhteen siten, että ne parantuvat yhdeksi kiinteäksi kappaleeksi.
Fysioterapian hallinta
Jos kyseessä on lievä nyrjähdys ja röntgenkuva ei osoita diastoosia, immobilisointia suositellaan. Jos luita on vähän siirretty, sopiva vaihtoehto on noin kahdeksan viikon ajan käytetty jäykkä kävelyvalu. Yleisin hoitomuoto on kuitenkin murtuneiden ja irrotettujen luiden kiinnittäminen joko sisäisellä (ruuvit) tai ulkoisella (nastat) kiinnityksellä.
Fysioterapiainterventio alkaa pian immobilisoinnin jälkeen sekä kirurgisessa että konservatiivisessa hoidossa. Interventioihin kuuluu: turvotuksen vähentäminen, vahvistaminen immobilisaation jälkeisen atrofian korjaamiseksi, joustavuusharjoitukset, Gait ja jalkaortoosien valmistus, jotka auttavat tukemaan tarsometatararsal-nivelten.
Muita terapeuttisia harjoituksia ovat portaat, uinti, kävely uima-altaalla, seisominen varpailla, hyppynaru, kyykky.
Tässä on joitain muita harjoituksia Lisfranc-vammaan:
- Liikeharjoitusten alue: Plantflexion, dorsiflexion, inversion, eversion ja aakkoset kirjoittamalla varpaillesi.
- Varpaiden ja jalkojen kaaren joustavuus venyy: Anna kantapääsi levätä maahan ja aseta varpaat seinää vasten. Yritä nyt painaa varpaat varovasti seinään, jotta voit tuntea jalkapohjan venyttämisen.
- Keskijalan kaarihieronta.
- Vasikka venytetään palauttamaan vasikoiden joustavuus.
- Nilkan ja jalkojen vahvistusharjoitukset: Nämä harjoitukset ovat samat harjoitukset kuin alue liikeharjoituksia, mutta vastusnauhalla. Voit myös tehdä pyyhekuivutuksia (asettaa pyyhe ja rypistää pyyhettä varpaillasi).
- Tasapainoharjoitukset: Yhdellä jalalla, silmät kiinni, seisomassa vaahtotyynyllä, seisomalla heilulaudalla. .
- Plyometriset ja hyppyharjoitukset: Hyppy ja lasku, yhden jalan hyppy, pudotus.
Reinhardt KR et ai. primaarinen osittainen niveltulehdus on hyödyllinen hoito Lisfranc-vammaan. Tämän todistamiseksi on tehty tutkimus 25 potilaalla (12 potilaalla, joilla on ligamentoinen Lisfranc-vamma ja 13: lla yhdistetty Lisfranc-vamma), joiden mediaani-ikä on 46 vuotta ja keskimääräinen seuranta 42 kuukautta. American Orthopedic Foot and Ankle Societyn (AOFAS) pisteet olivat 81/100. Suurin osa potilaista menetti joitain pisteitä lievästä kivusta, virkistystoiminnan rajoituksista ja muodikkaista jalkineista. Viimeisessä seurannassa potilaat saivat takaisin keskimäärin 85% ennen loukkaantumista fyysisestä aktiivisuudesta ja 21 potilasta ilmaisi tyytyväisyytensä hoitoon. Johtopäätös: Primaarinen osittainen niveltulehdus tuottaa hyvät kliiniset ja potilaskohtaiset tulokset. Avoin pelkistys ja väliaikaiset ruuvit tai K-lankakiinnitys ovat tässä tapauksessa valinnan kohtelu.
Systemaattisessa katsauksessa verrattiin ensisijaista osittaista niveltulehdusta ORIF: ään ja tämä tutkimus osoittaa, että ORIF-potilaiden AOFAS-pisteet olivat 72,5 / 100. Primaarista osittaista niveltulehdusta sairastavien potilaiden AOFAS-pisteet olivat 88% vuoden kuluessa seurannasta. Tässä tutkimuksessa verrattiin kuutta artikkelia 193 potilaaseen. Johtopäätös: Molemmilla hoidoilla on vastaavat tulokset, mutta primaarisella osittaisella niveltulehduksella on pieni etu kliinisten tulosten kannalta.
Ensisijaisen osittaisen niveltulehduksen jälkeen potilaat tarvitsevat kipsiä. Sen jälkeen he voivat aloittaa uusintaprosessin. Ensinnäkin he tarvitsevat kävelijän. He käyttävät kävelijää yrittäessään nousta seisomaan tai kävellessään. Potilaat voivat tehdä harjoituksia ilman kävelijää, mutta sitten heidän on istuttava. Neljän viikon kuluttua potilaat alkavat käyttää kävelijää vähemmän ja vähemmän. Kun tämä onnistuu, potilaat voivat alkaa tehdä harjoituksia seisomaan. Ne alkavat matalan intensiteetin harjoituksilla (jalkapohjan taivutus ja selän taipuminen jalka- ja varvasjalustalla (2x / päivä, 3x 10-15 toistoa) .Sitten he aloittavat vaikeammilla harjoituksilla (pyöräily, soutu, askel). Varo, älä koskaan ylitä kivun kynnys harjoitusten aikana.
