Ursprünglicher Herausgeber – Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe und Lynn Leemans
Definition / Beschreibung
Lisfranc-Verletzungen umfassen die Verlagerung (oder Dislokation) der Mittelfußknochen aus dem Tarsus, insbesondere in Bezug auf das zweite Tarsometatarsal-Gelenk (Tarsometa-Tarsal) und das Lisfranc Band.
Die Schwere der Verletzung kann von einfach bis komplex reichen und mehrere Gelenke und Knochen des Mittelfußes betreffen. Es wird häufig fälschlicherweise als Verstauchung diagnostiziert, insbesondere wenn der Verletzungsmechanismus ein einfaches Drehen und Fallen ist.
Klinisch relevante Anatomie
Der Fuß kann in drei Teile unterteilt werden: den Vorfußbereich das die Zehen enthält, der Mittelfußbereich, der aus den kleinen Knochen besteht, die als navicular, cuneiform und cuboid bezeichnet werden. Der dritte Teil ist der Rückfuß, der aus dem Talus (unterer Knöchel) und dem Calcaneus (Ferse) besteht.
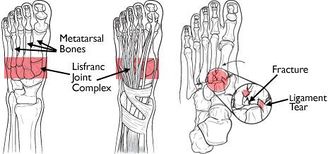
Lisfranc-Gelenkkomplex
Die Lisfranc-Gelenke sind tarsometare Gelenke. Im normalen Lisfranc-Gelenkkomplex artikulieren die ersten 3 Mittelfußbasen mit ihren jeweiligen Keilformen und die seitlichen 2 Mittelfußbasen mit dem Quader. Die zweite Mittelfußbasis ist eng in eine Aussparung eingelassen, die aus den drei Keilbeinknochen besteht. Die intertarsalen Bänder, dorsalen und plantaren tarsalmetatarsalen (TMT) Bänder und transversalen Bänder sorgen für Weichgewebestabilität.
Das Lisfranc-Band ist ein großes Band aus plantarem Kollagengewebe, das die Artikulation der medialen Keilschrift und des zweiten überspannt Mittelfußbasis.
Während Querbänder die Basen der seitlichen vier Mittelfußbänder verbinden, existiert zwischen der ersten und der zweiten Mittelfußbasis kein Querband. Die Gelenkkapsel und die Rückenbänder bilden die einzige minimale Stütze auf der Rückenfläche des Lisfranc-Gelenks.
Die grundlegende Architektur dieses Gelenks, insbesondere das „Keystone“ -Keilen des zweiten Mittelfußknochens der Keilschrift, bildet den Brennpunkt, der die gesamte tarsometatarsale Artikulation unterstützt.
Für eine detailliertere und Überprüfung der Knöchel- und Fußanatomie.
Epidemiologie / Ätiologie
Verletzungen des Lisfranc-Gelenks sind normalerweise das Ergebnis einer kombinierten Außenrotation und Kompressionskraft. Verletzungen können entweder durch direktes oder indirektes Trauma verursacht werden. Gelenkverletzungen werden aufgrund anatomischer Komplexität und Seltenheit häufig übersehen. Sie können durch eine energiearme Verletzung wie eine einfache Drehung oder einen Sturz verursacht werden. Sie treten häufig auf, wenn eine Person über einen plantar gebeugten Fuß stolpert. Ein direktes Trauma wie ein Sturz von einem Hoch kann ebenfalls eine Lisfranc-Verletzung verursachen. Diese energiereichen Verletzungen können zu mehrfachen Luxationen und Brüchen im Fuß führen. Es gibt eine hohe Inzidenz unter Fußballspielern.
Merkmale / klinische Präsentation
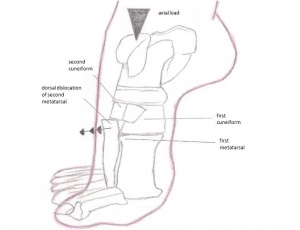
Bild: Lisfranc_injury.jpg
Wenn der Calcaneus stabil gehalten wird, führt die Abduktion oder Pronation des Vorfußes klinisch zu Schmerzen über dem Mittelfuß. Typischerweise gibt es Schwierigkeiten beim Tragen von Gewicht, minimale Schwellung über dem Mittelfuß und fühlbare Empfindlichkeit entlang der Tarsometatarsalgelenke. Sportler können Schmerzen beim Laufen auf den Zehen und bei der Abstoßphase des Laufens haben.
Lisfranc-Verletzungen können Verstauchungen, Luxationen und Frakturen aller drei gleichzeitig umfassen. Eine Verletzung kann durch ein indirektes oder direktes Trauma verursacht werden. Ein direktes Trauma kann verursacht werden, wenn eine äußere Kraft auf den Fuß wirkt, beispielsweise wenn Sie etwas Schweres darauf fallen lassen. Ein indirektes Trauma entsteht, wenn sich der Fuß dreht, nachdem er sich an etwas verfangen hat. Eine Verletzung am Lisfranc-Gelenk ist hauptsächlich das Ergebnis der kombinierten Außenrotation und Kompressionskraft.
Wie in den meisten Verletzungsfällen kann eine Verletzung des Lisfranc-Gelenks einige Komplikationen haben. Die häufigste Komplikation ist die posttraumatische Arthritis des Gelenks. Posttraumatische Arthritis ahmt degenerative Arthritis nach, ihr Verlauf wird jedoch aufgrund schwerer Verletzungen beschleunigt. Dies kann chronische Schmerzen im verletzten Gelenk verursachen.
Eine weitere Komplikation ist das Kompartmentsyndrom. Es tritt auf, wenn traumatische Verletzungen Schwellungen und Blutungen verursachen, die den Druck im Gewebe des Körpers erhöhen. Die Inzidenz der Lisfranc-Gelenkfrakturversetzungen beträgt einen Fall pro 55.000 Personen pro Jahr. Bis zu 20 Prozent der Lisfranc-Gelenkverletzungen werden bei ersten anteroposterioren und schrägen Röntgenaufnahmen übersehen.
Differentialdiagnose
Die Verletzung wurde erstmals im frühen 19. Jahrhundert vom französischen Chirurgen Jacques Lisfranc festgestellt . Die Verletzung wurde verursacht, als Soldaten von ihren Pferden geworfen wurden und ihr Fuß in den Steigbügel steckte.Jetzt können Autounfälle, Stürze und Sportverletzungen auch zu einer Verletzung des Lisfranc-Gelenks führen. Diese Art von Verletzung wird immer häufiger von Fußballspielern, Turnern und Balletttänzern gesehen. Die Verletzung kann möglicherweise ein Karriereende bedeuten.
Die Lisfranc-Gelenkverletzung ist nicht leicht zu diagnostizieren, außer wenn eine deutliche Schwellung vorliegt und radiologische Veränderungen erkennbar sind. Die häufigsten Symptome sind:
- Schwellung des Fußes und / oder des Knöchels
- Blutergüsse des Fußes und / oder des Knöchels
- Schmerzen normalerweise in der mittlerer Teil des Fußes
- Verbreiterung des Mittelfußbereichs
- Große Beule im oberen Mittelfußbereich
- Der verletzte Fuß kann nicht belastet werden
Die Differenzialdiagnose zur Lisfranc-Verletzung umfasst: Verstauchung des Mittelfußes, Mittelfußfraktur, Quaderfraktur, Funktionsstörung der hinteren Tibialis-Sehne und Kompressionsverletzungen des Navikulars.
Diagnoseverfahren
Derzeit gibt es keine spezifischen klinischen Tests, um das Ausmaß einer Verletzung zu bestätigen. Daher kann die Diagnose von Bandverletzungen auf einem hohen Verdacht beruhen. Bei Verdacht auf Lisfranc-Verletzungen ist die Verwendung von Bildgebungsmodalitäten erforderlich. Zu den empfohlenen Röntgenaufnahmen gehören anteroposteriore, laterale und 30-Grad-Innenschrägprojektionen bei Belastung.
Die Verletzung kann auf Röntgenaufnahmen gesehen werden. Manchmal ist eine Röntgenaufnahme des unverletzten Fußes erforderlich, um festzustellen, ob eine Verletzung vorliegt oder nicht. Eine Röntgenaufnahme mit Gewichtsbelastung ist erforderlich, da eine Röntgenaufnahme ohne Gewichtsbelastung möglicherweise keine Verletzungen erkennen lässt.
Im Röntgenbild wird die Luxation des Tarsometatarsalgelenks angezeigt durch:
- Verlust der Inline-Anordnung des lateralen Randes der ersten Metatarsalbasis mit dem lateralen Rand der medialen Keilschrift .
- Verlust der Inline-Anordnung des medialen Randes der zweiten Mittelfußbasis mit dem medialen Rand der mittleren Keilschrift in der belastenden anteroposterioren Ansicht.
- Das Vorhandensein kleiner, zerfallener Fragmente, die weitere Hinweise auf eine Bandverletzung und eine wahrscheinliche Gelenkstörung sind.
Die Lisfranc-Verletzung kann auch körperlich untersucht werden. Bei Verdacht auf eine Verletzung des Lisfranc-Gelenkkomplexes sollte die Palpation des Fußes distal beginnen und proximal zu jeder tarsometatarsalen Artikulation fortgesetzt werden. Die Empfindlichkeit entlang der Mittelfußgelenke unterstützt die Diagnose einer Verstauchung des Mittelfußes mit der Möglichkeit einer segmentalen Instabilität.
Schmerzen können sich bei direkter Palpation auf die mediale oder laterale Seite des Fußes im Tarsometatarsalbereich lokalisieren oder durch Abduktion und Pronation des Vorfußes erzeugt werden, während der Rückfuß festgehalten wird
Der Puls des Dorsalis pedis und die Kapillarfüllung sollten ebenfalls bewertet werden. Es kann bei einer schweren Luxation gestört werden.
Die Computertomographie sollte fragwürdigen Fällen vorbehalten sein, z. B. dem schwer verletzten Fuß, bei dem keine ausreichende Positionierung erreicht werden kann, oder Fällen, bei denen die Vielzahl von Frakturen und Luxationen eine vollständige Beurteilung schwierig macht. Computertomographie sollte auch verwendet werden, wenn keine ausreichende Reduktion erreicht werden kann, um das Vorhandensein von Knochenfragmenten oder eingeschlossenen Weichteilen zu bestimmen, die die Reduktion behindern könnten.
Medizinisches Management
Medizinisches Management bei Lisfranc-Verletzungen kann je nach Schweregrad operativ oder nicht operativ sein. Bei leichten bis mittelschweren Verstauchungen kann die untere Extremität etwa sechs Wochen lang immobilisiert sein. Schwerwiegendere Verletzungen können mit offener Reposition und interner Fixation (ORIF) behandelt werden. Nach ORIF wird der Fuß normalerweise 8-12 Wochen lang immobilisiert.
Wenn die Verletzung schwerwiegend ist und angenommen wird, dass der Schaden irreparabel ist, kann eine Fusion als anfänglicher chirurgischer Eingriff empfohlen werden. Eine Fusion ist ein „Schweiß“ -Prozess, bei dem die beschädigten Knochen so zusammengeschmolzen werden sollen, dass sie zu einem einzigen, festen Stück heilen.
Physiotherapie-Management
Wenn eine leichte Verstauchung vorliegt und das Röntgenbild keine Diastose zeigt, wird eine Immobilisierung empfohlen. Bei einer minimalen Verschiebung der Knochen ist ein steifer Gipsverband, der ungefähr acht Wochen lang angewendet wird, eine geeignete Alternative. Die häufigste Behandlung besteht jedoch darin, die gebrochenen und dislozierten Knochen entweder mit einer internen (Schrauben) oder einer externen (Stifte) Fixierung zu sichern.
Die physiotherapeutische Intervention beginnt kurz nach der Immobilisierung sowohl in der chirurgischen als auch in der konservativen Behandlung. Zu den Interventionen gehören: Reduzierung von Ödemen, Stärkung bei Atrophie nach Immobilisierung, Beweglichkeitsübungen, Gangart und Herstellung von Fußorthesen zur Unterstützung der tarsometatarsalen Artikulationen.
Andere therapeutische Übungen sind Treppensteigen, Schwimmen, Gehen im Pool, Stehen auf Zehen, Springseil, Kniebeugen.
Hier sind einige andere Übungen für eine Lisfranc-Verletzung:
- Bewegungsumfang: Plantarflexion, Dorsalflexion, Inversion, Eversion und Schreiben des Alphabets mit den Zehen.
- Flexibilität bei Zehen- und Mittelfußbogenflexibilität: Lassen Sie Ihre Ferse auf dem Boden ruhen und stellen Sie Ihre Zehen gegen eine Wand. Versuchen Sie nun vorsichtig, Ihre Zehen in die Wand zu drücken, damit Sie die Dehnung Ihrer Fußsohle spüren können.
- Mittelfußbogenmassage.
- Wadendehnung, um die Flexibilität der Waden wiederzugewinnen.
- Übungen zur Stärkung von Knöchel und Fuß: Diese Übungen sind die gleichen Übungen wie die Reichweite von Bewegungsübungen, aber mit einem Widerstandsband. Sie können auch Handtuchkratzer machen (legen Sie ein Handtuch hin und zerkleinern Sie das Handtuch mit den Zehen).
- Gleichgewichtsübungen: Auf einem Bein, mit geschlossenen Augen, auf einem Schaumstoffkissen stehend, auf einem Wackelbrett stehend
- Plyometrie und Sprungübungen: Springen und Landen, Hüpfen mit einem Bein, Sprung springen.
Nach Reinhardt KR et al. Die primäre partielle Arthrodese ist eine vorteilhafte Therapie für eine Lisfranc-Verletzung. Um dies zu beweisen, wurde eine Studie mit 25 Patienten (12 mit einer Bandverletzung von Lisfranc und 13 mit einer kombinierten Verletzung von Lisfranc) mit einem Durchschnittsalter von 46 Jahren und einer durchschnittlichen Nachbeobachtungszeit von 42 Monaten durchgeführt. Die Punktzahl der American Orthopaedic Foot and Ankle Society (AOFAS) betrug 81/100. Die meisten Patienten verloren einige Punkte wegen leichter Schmerzen, Einschränkungen der Freizeitaktivitäten und modischer Schuhanforderungen. In der letzten Nachuntersuchung erlangten die Patienten durchschnittlich 85% ihrer körperlichen Aktivität vor der Verletzung zurück und 21 Patienten zeigten sich mit der Therapie zufrieden. Schlussfolgerung: Die primäre partielle Arthrodese führt zu guten klinischen und patientenbezogenen Ergebnissen.
Eine andere Studie zeigt, dass die primäre Arthrodese keine Vorteile in Bezug auf schwere Frakturversetzungen hat. Offene Reposition und temporäre Schrauben oder K-Draht-Fixierung sind in diesem Fall die Behandlung der Wahl.
Eine systematische Überprüfung verglich die primäre partielle Arthrodese mit ORIF und diese Studie zeigt, dass der AOFAS-Score von ORIF-Patienten 72,5 / betrug. 100. Der AOFAS-Score von Patienten mit primärer partieller Arthrodese betrug 88% innerhalb eines Jahres nach der Nachuntersuchung. Diese Studie verglich sechs Artikel mit 193 Patienten. Schlussfolgerung: Beide Therapien haben gleichwertige Ergebnisse, aber die primäre partielle Arthrodese hat einen kleinen Vorteil hinsichtlich der klinischen Ergebnisse.
Nach der primären partiellen Arthrodese benötigen Patienten einen Gipsverband. Anschließend können sie den Revalidierungsprozess starten. Zunächst benötigen sie einen Walker. Sie benutzen den Walker, wenn sie versuchen aufzustehen oder während sie gehen. Die Patienten können ohne Gehhilfe Übungen machen, müssen sich dann aber hinsetzen. Nach 4 Wochen tragen die Patienten den Walker immer weniger. Wenn dies erfolgreich ist, können die Patienten im Stehen mit den Übungen beginnen. Sie beginnen mit Übungen geringer Intensität (Plantarflexion und Dorsalflexion des Fuß- und Zehenstandes (2x / Tag, 3x 10-15 Wiederholungen). Dann beginnen sie mit schwierigeren Übungen (Radfahren, Rudern, Treten). Achtung, niemals überqueren die Schmerzschwelle während der Übungen.
