Oorspronkelijke redacteur – Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe en Lynn Leemans
Definitie / beschrijving
Lisfranc-verwondingen hebben betrekking op de verplaatsing (of dislocatie) van de middenvoetsbeentjes van de tarsus, vooral als het betrekking heeft op het tweede tarsometatarsale (tarsometa-tarsale) gewricht en de Lisfranc ligament.
De ernst van de verwonding kan variëren van eenvoudig tot complex en kan betrekking hebben op meerdere gewrichten en botten van de middenvoet. Het wordt vaak verkeerd gediagnosticeerd als een verstuiking, vooral als het mechanisme van letsel een simpele draai en val is.
Klinisch relevante anatomie
De voet kan in drie delen worden onderverdeeld: het gebied van de voorvoet die de tenen bevat, het middenvoetgebied bestaat uit de kleine botten genaamd naviculair, spijkerschrift en kubusvormig. Het derde deel is de achtervoet bestaande uit de talus (onderste enkel) en de calcaneus (hiel).
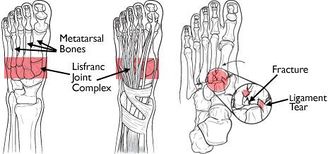
Lisfranc gewrichtscomplex
De Lisfranc-gewrichten zijn tarsometarale articulaties. In het normale Lisfranc-gewrichtscomplex articuleren de eerste 3 middenvoetsbeentjesbases met hun respectievelijke spijkerschrift en de laterale 2 middenvoetsbeentjes articuleren met de balk. De tweede middenvoetsbeentje basis is stevig verzonken in een gat gevormd door de 3 spijkerschriftbeenderen. De intertarsale ligamenten, dorsale en plantaire tarsalmetatarsale (TMT) ligamenten en transversale ligamenten zorgen voor stabiliteit van het zachte weefsel.
Het Lisfranc-ligament is een grote band van collageen plantair weefsel dat zich uitstrekt over de articulatie van het mediale spijkerschrift en het tweede middenvoetsbeentje basis.
Terwijl transversale ligamenten de bases van de laterale vier middenvoetsbeentjes verbinden, bestaat er geen transversale ligament tussen de eerste en tweede middenvoetsbeentjes. Het gewrichtskapsel en de dorsale ligamenten vormen de enige minimale ondersteuning op het dorsale oppervlak van het Lisfranc-gewricht.
De basale architectuur van dit gewricht, met name de ‘keystone’-wig van het tweede middenvoetsbeentje van het spijkerschrift, vormt het brandpunt dat de volledige tarsometatarsale articulatie ondersteunt.
Voor een meer gedetailleerde en beoordeling van de enkel- en voetanatomie.
Epidemiologie / Etiologie
Verwondingen aan het Lisfranc-gewricht zijn meestal het resultaat van gecombineerde externe rotatie en compressiekracht. Letsel kan worden veroorzaakt door direct of indirect trauma. Verwondingen aan het gewricht worden vaak gemist vanwege anatomische complexiteit en zeldzaamheid. Ze kunnen worden veroorzaakt door een laag energetisch letsel, zoals een simpele draai of val. Ze komen vaak voor wanneer een persoon over de bovenkant van een plantair gebogen voet struikelt. Direct trauma, zoals een val van een hoogte, kan ook Lisfranc-letsel veroorzaken. Deze hoogenergetische verwondingen kunnen leiden tot meerdere dislocaties en breuken in de voet. Er is een hoge incidentie onder voetballers.
Kenmerken / klinische presentatie
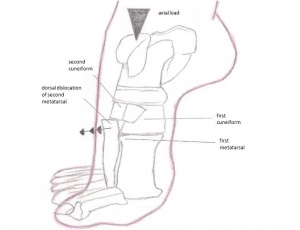
Afbeelding: Lisfranc_injury.jpg
Klinisch gezien, met de calcaneus stabiel gehouden, zal abductie of pronatie van de voorvoet pijn veroorzaken over de middenvoet. Typisch is het moeilijk om het gewicht te dragen, minimale zwelling over de middenvoet en voelbare gevoeligheid langs de tarsometatarsale gewrichten. Atleten kunnen pijn hebben bij het rennen op de tenen en bij de afzetfase van het hardlopen.
Lisfranc-blessures kunnen verstuikingen, dislocaties en fracturen van alle drie tegelijk omvatten. Een blessure kan worden veroorzaakt door een indirect of direct trauma. Een direct trauma kan ontstaan wanneer een externe kracht op de voet werkt, bijvoorbeeld wanneer u er iets zwaars op laat vallen. Een indirect trauma wordt veroorzaakt wanneer een verdraaiing van de voet plaatsvindt nadat deze ergens aan is blijven haken. Een blessure aan het Lisfranc-gewricht is meestal het resultaat van de gecombineerde externe rotatie en compressiekracht.
Zoals in de meeste gevallen van letsel, kan een blessure aan het Lisfranc-gewricht enkele complicaties hebben. De meest voorkomende complicatie is posttraumatische artritis van het gewricht. Posttraumatische artritis bootst degeneratieve artritis na, maar het beloop wordt versneld vanwege ernstig letsel. Dit kan chronische pijn veroorzaken in het gewonde gewricht.
Een andere complicatie wordt het compartimentsyndroom genoemd. Het treedt op wanneer traumatisch letsel zwelling en bloeding veroorzaakt om de druk in de weefsels van het lichaam te verhogen. De incidentie van dislocaties van Lisfranc-gewrichtsfracturen is één geval per 55.000 personen per jaar. Maar liefst 20 procent van de Lisfranc-gewrichtsblessures wordt gemist op initiële anteroposterieure en schuine röntgenfoto’s.
Differentiële diagnose
Het letsel werd voor het eerst opgemerkt in het begin van de 19e eeuw door de Franse chirurg Jacques Lisfranc . Het letsel werd veroorzaakt doordat soldaten van hun paard werden geworpen en hun voet in de stijgbeugel werd gestoken.Nu kunnen auto-ongelukken, valpartijen en sportblessures ook leiden tot een blessure aan het Lisfranc-gewricht. Dit soort blessures wordt steeds vaker gezien door voetballers, gymnasten en balletdansers. De blessure kan een mogelijk einde van de loopbaan zijn.
De Lisfranc-gewrichtsblessure is niet gemakkelijk te diagnosticeren, behalve wanneer er een duidelijke zwelling is en radiografische veranderingen merkbaar zijn. De meest voorkomende symptomen zijn:
- Zwelling van de voet en / of enkel
- Blauwe plekken van de voet en / of enkel
- Pijn meestal in de middelste deel van de voet
- Verbreding van het middenvoetgebied
- Grote bult op het bovenste middenvoetgebied
- Niet in staat zijn om de geblesseerde voet te belasten
Differentiële diagnose van Lisfranc-letsel omvat: middenvoetverstuiking, middenvoetsbeentje fractuur, kubusvormige fractuur, posterieure tibialis peesdisfunctie en compressieblessures aan het hoefkatrol.
Diagnostische procedures
Momenteel zijn er geen specifieke klinische tests om de omvang van een verwonding te bevestigen. Daarom kan de diagnose van ligmentale verwondingen gebaseerd zijn op een hoog niveau van verdenking. Bij vermoedelijke Lisfranc-verwondingen is het gebruik van beeldvormingsmodaliteiten gerechtvaardigd. Aanbevolen röntgenfoto’s zijn onder meer anteroposterieure, laterale en 30 graden interne schuine projecties bij het dragen van het gewicht.
Het letsel kan op röntgenfoto’s worden bekeken. Soms is er een röntgenfoto nodig van de niet-verwonde voet om te zien of er een blessure is of niet. Een dragende röntgenfoto is noodzakelijk, omdat een niet-dragende röntgenfoto mogelijk geen letsel aan het licht brengt.
Op röntgenfoto wordt dislocatie van het tarsometatarsale gewricht aangegeven door:
- Verlies van in-line opstelling van de laterale marge van de eerste metatarsale basis met de laterale rand van het mediale spijkerschrift .
- Verlies van in-line opstelling van de mediale marge van de tweede middenvoetbasis met de mediale rand van het middelste spijkerschrift in het gewichtdragende anteroposterieure aanzicht.
- De aanwezigheid van kleine geavulseerde fragmenten, die verdere indicaties zijn van ligamenteuze verwonding en waarschijnlijke gewrichtsschade.
De Lisfranc-blessure kan ook lichamelijk worden onderzocht. Wanneer een Lisfranc-gewrichtscomplex wordt vermoed, moet de palpatie van de voet distaal beginnen en proximaal doorgaan met elke tarsometatarsale articulatie. Gevoeligheid langs de middenvoetgewrichten ondersteunt de diagnose van middenvoetverstuiking met potentieel voor segmentale instabiliteit.
Pijn kan lokaliseren in het mediale of laterale aspect van de voet in het tarsometatarsale gebied bij directe palpatie, of het kan worden veroorzaakt door abductie en pronatie van de voorvoet terwijl de achtervoet gefixeerd wordt gehouden.
De dorsalis pedis-puls en capillaire vulling moeten ook worden geëvalueerd. Het kan worden verstoord bij een ernstige ontwrichting.
Computertomografie moet worden gereserveerd voor twijfelachtige gevallen, zoals de ernstig gewonde voet waar geen adequate positionering kan worden verkregen of gevallen waarin de veelheid aan fracturen en dislocaties een volledige evaluatie moeilijk maakt. Computertomografie moet ook worden gebruikt als er geen adequate reductie kan worden bereikt om de aanwezigheid van botfragmenten of ingesloten zachte weefsels vast te stellen die reductie kunnen belemmeren.
Medisch management
Medisch management van Lisfranc-verwondingen kan operatief of niet-operatief zijn, afhankelijk van de ernst. Bij milde tot matige verstuikingen kan de onderste extremiteit ongeveer zes weken geïmmobiliseerd zijn. Ernstigere verwondingen kunnen worden behandeld met open reductie en interne fixatie (ORIF). Na ORIF wordt de voet gewoonlijk 8-12 weken geïmmobiliseerd.
Als de verwonding ernstig is en men denkt dat de schade niet meer te herstellen is, kan een fusie worden aanbevolen als de eerste chirurgische ingreep. Een fusie is een “las” -proces waarbij het idee is om de beschadigde botten samen te smelten zodat ze genezen tot een enkel, stevig stuk.
Fysiotherapie
Als er sprake is van een lichte verstuiking en de röntgenfoto laat geen diastose zien, wordt immobilisatie aangeraden. Als er een minimale verplaatsing van de botten is, is een stijf loopgips gedurende ongeveer acht weken een geschikt alternatief. De meest gebruikelijke behandeling is echter om de gebroken en ontwrichte botten vast te zetten met interne (schroeven) of externe (pennen) fixatie.
Fysiotherapie-interventie begint kort na immobilisatie bij zowel chirurgische als conservatieve behandeling. Interventies omvatten: oedeemvermindering, versterking om atrofie na immobilisatie aan te pakken, flexibiliteitsoefeningen, looppatroon en fabricage van voetorthesen ter ondersteuning van de tarsometatarsale articulaties.
Andere therapeutische oefeningen zijn trappen doen, zwemmen, wandelen in het zwembad, op tenen staan, touwtjespringen, squats.
Hier zijn enkele andere oefeningen voor een Lisfranc-blessure:
- Reeks bewegingsoefeningen: plantairflexie, dorsaalflexie, inversie, eversie en het alfabet schrijven met je tenen.
- Flexibiliteit van de teen- en middenvoetboog: laat uw hiel op de grond rusten en plaats uw tenen tegen een muur. Probeer nu voorzichtig met uw tenen tegen de muur te drukken, zodat u het uitrekken van uw voetzool kunt voelen.
- Voetboogmassage.
- Kuit strekt zich uit om de flexibiliteit van de kuiten terug te krijgen.
- Enkel- en voetversterkende oefeningen: deze oefeningen zijn dezelfde oefeningen als de reeks van bewegingsoefeningen, maar met een weerstandsband. Je kunt ook handdoekscrunches doen (leg een handdoek neer en knijp de handdoek met je tenen).
- Evenwichtsoefeningen: op 1 been, met je ogen dicht, staand op een schuimkussen, staand op een wiebelbord .
- Plyometrie en springoefeningen: springen en landen, single leg hop, drop jump.
Volgens Reinhardt KR et al. primaire partiële artrodese is een gunstige therapie voor een Lisfranc-blessure. Om dit aan te tonen is er een studie uitgevoerd met 25 patiënten (12 met een Lisfranc-ligamenteuze blessure en 13 met een gecombineerde Lisfranc-blessure) met een mediane leeftijd van 46 jaar en een gemiddelde follow-up van 42 maanden. De score van de American Orthopedic Foot and Ankle Society (AOFAS) was 81/100. De meeste patiënten verloren enkele punten vanwege milde pijn, beperkingen van recreatieve activiteiten en modieuze schoenen. Bij de laatste follow-up herwonnen de patiënten gemiddeld 85% van hun fysieke activiteit vóór het letsel en gaven 21 patiënten uiting aan hun tevredenheid over de therapie. Conclusie: Primaire partiële artrodese levert goed klinische en patiëntgebaseerde resultaten op.
Een andere studie vertelt ons dat primaire artrodese geen voordelen heeft met betrekking tot ernstige fractuur-dislocaties. Open reductie en tijdelijke schroeven of K-draadfixatie is in dit geval de voorkeursbehandeling.
Een systematische review vergeleek primaire partiële artrodese met ORIF en deze studie toont aan dat de AOFAS-score van ORIF-patiënten 72,5 / 100. De AOFAS-score van patiënten met primaire partiële artrodese was 88% binnen een jaar na follow-up. Deze studie vergeleek zes artikelen met 193 patiënten. Conclusie: beide therapieën hebben gelijkwaardige resultaten, maar de primaire partiële artrodese heeft een klein voordeel in termen van klinische uitkomsten.
Na de primaire partiële artrodese hebben patiënten een gipsverband nodig. Daarna kunnen ze het revalidatieproces starten. Allereerst hebben ze een rollator nodig. Ze gebruiken de rollator wanneer ze proberen op te staan of terwijl ze lopen. De patiënten kunnen oefeningen doen zonder rollator, maar dan moeten ze gaan zitten. Na 4 weken gaan patiënten de rollator steeds minder dragen. Als dit lukt, kunnen patiënten staand oefeningen gaan doen. Ze beginnen met oefeningen met een lage intensiteit (plantairflexie en dorsaalflexie van de voet- en teenstandaard (2x / dag, 3x 10-15 herhalingen), daarna beginnen ze met moeilijkere oefeningen (fietsen, roeien, steppen). Pas op, kruis nooit de pijngrens tijdens de oefeningen.
