Originalredaktör – Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe och Lynn Leemans
Definition / beskrivning
Lisfranc-skador involverar förskjutning (eller förskjutning) av mellanbenet från tarsus, särskilt när det gäller den andra tarsometatarsal (tarsometa-tarsal) led och Lisfranc ligament.
Skadans svårighetsgrad kan variera från enkel till komplex och kan involvera flera leder och ben i mittfoten. Det diagnostiseras ofta som en vrickning, särskilt om skademekanismen är en enkel vridning och nedgång,
Kliniskt relevant anatomi
Foten kan delas in i tre delar: framfoten som innehåller tårna, mittfotområdet består av de små ben som kallas navicular, cuneiform och cuboid. Den tredje delen är bakfoten som består av talus (nedre fotled) och calcaneus (häl).
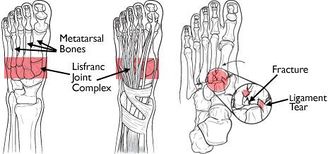
Lisfranc joint complex
Lisfranc-lederna är tarsometariska artikulationer. I det normala Lisfranc-gemensamma komplexet artikulerar de första 3 metatarsalbaserna med sina respektive kilformar, och de laterala 2 metatarsalerna artikulerar med kuboid. Den andra metatarsalbasen är tätt försänkt i en botten som bildas av de 3 kilformiga benen. Intertarsal ligament, dorsal and plantar tarsalmetatarsal (TMT) ligaments, and transversal ligaments provides soft tissue tissue.
Lisfranc ligament är ett stort band av plantar kollagen vävnad som spänner över artikulationen av den mediala kilformen och den andra metatarsal bas.
Medan tvärgående ligament förbinder baserna av de laterala fyra metatarsalerna existerar inget tvärgående ligament mellan den första och den andra metatarsal basen. Ledkapseln och ryggbanden utgör det enda minimala stödet på ryggytan på Lisfranc-leden.
Den grundläggande arkitekturen för denna led, speciellt ”keystone” -kilningen av den andra metatarsalen på kilformen, bildar kontaktpunkten som stöder hela tarsometatarsal-artikulationen.
För en mer detaljerad och granskning av ankel- och fotanatomi.
Epidemiologi / etiologi
Skador på Lisfranc-fogen är vanligtvis resultatet av kombinerad extern rotation och kompressionskraft. Skador kan orsakas av direkt eller indirekt trauma. Ledskador missas ofta på grund av anatomisk komplexitet och sällsynthet. De kan orsakas av en lågenergiskada som en enkel vridning eller fall. De förekommer vanligtvis när en person snubblar över toppen av en plantarböjd fot. Direkt trauma som ett fall från en höjd kan också orsaka en Lisfranc-skada. Dessa högenergiska skador kan leda till flera förskjutningar och frakturer i foten. Det finns en hög förekomst bland fotbollsspelare.
Egenskaper / klinisk presentation
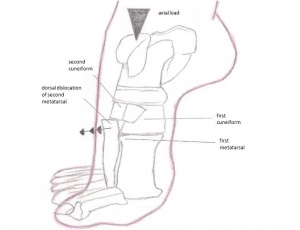
Bild: Lisfranc_injury.jpg
Kliniskt, med calcaneus hållen stabil, kommer bortförande eller pronation av framfoten att orsaka smärta över mittfoten. Vanligtvis är det svårt att bära vikt, minimal svullnad över mittfoten och påtaglig ömhet längs tarsometatarsal lederna. Idrottare kan ha smärta med att springa på tårna och med en avskjutningsfas av att springa.
Lisfranc-skador kan inkludera stukningar, dislokationer, frakturer av alla tre samtidigt. En skada kan orsakas av ett indirekt eller direkt trauma. Ett direkt trauma kan orsakas när en extern kraft arbetar på foten, till exempel när du tappar något tungt på den. Ett indirekt trauma orsakas när en vridning av foten inträffar efter att den fastnat i något. En skada vid Lisfranc-leden är mestadels resultatet av den kombinerade yttre rotation och kompressionskraft.
Som i de flesta fall av skada kan en skada på Lisfranc-leden få vissa komplikationer. Den vanligaste komplikationen är ledtraumatisk artrit. Posttraumatisk artrit efterliknar degenerativ artrit, men den är snabbare på grund av allvarlig skada. Detta kan orsaka kronisk smärta i den skadade leden.
En annan komplikation kallas compartmentsyndromet. Det inträffar när traumatisk skada orsakar svullnad och blödning för att höja trycket i kroppens vävnader. Förekomsten av Lisfranc-ledfrakturförskjutningar är ett fall per 55 000 personer varje år. Så många som 20 procent av Lisfranc-ledskadorna saknas vid inledande anteroposterior och sneda röntgenbilder.
Differentiell diagnos
Skadorna märktes först i början av 1800-talet av den franska kirurgen Jacques Lisfranc . Skadorna orsakades när soldater kastades av sina hästar och foten fastnade i stigbygeln.Nu kan bilolyckor, fall och sportskador också leda till en skada på Lisfranc-leden. Denna typ av skada ses mer och mer av fotbollsspelare, gymnaster och balettdansare. Skaden kan vara potentiellt karriärslut.
Lisfrancs ledskada är inte lätt att diagnostisera, förutom när det finns en markant svullnad och röntgenförändringar märkbara. De vanligaste symtomen är:
- Svullnad i fot och / eller fotled
- Blåmärken i fot och / eller fotled
- Smärta vanligtvis i mitten av foten
- Bredden av mitten av fotområdet
- Stor bula på det övre mittfotområdet
- Det går inte att lägga någon vikt på den skadade foten
Differentialdiagnos mot Lisfranc-skada inkluderar: vrickning i mitten av fot, metatarsalfraktur, kuboidfraktur, bakre tibialis senfunktion och kompressionsskador på navikulär.
Diagnostiska procedurer
För närvarande finns det inga specifika kliniska tester för att bekräfta omfattningen av en skada. Därför kan diagnos av ligamentskador baseras på en hög misstanke. Vid misstänkta Lisfranc-skador är användning av avbildningsmetoder motiverad. Rekommenderade röntgenbilder inkluderar anteroposterior, lateral och 30 graders inre sneda utsprång i viktbärande.
Skadorna kan ses på röntgen. Ibland behövs en röntgen av den oskadade foten för att se om det finns en skada eller inte. En viktbärande röntgen är nödvändig eftersom en icke-bärande röntgen kanske inte avslöjar någon skada.
Vid röntgen indikeras förskjutning av tarsometatarsalfogen genom:
- Förlust av in-line-arrangemang av sidomarginalen för den första metatarsalbasen med den laterala kanten på den mediala cuneiformen .
- Förlust av in-line-arrangemang av medialmarginalen för den andra metatarsalbasen med den mediala kanten på den mellersta kilformen i den viktbärande anteroposteriorvyn.
- Förekomsten av små avulerade fragment, vilket är ytterligare indikationer på ligamentskada och trolig ledstörning.
Lisfranc-skadan kan också undersökas fysiskt. När misstänkt Lisfranc-ledskada misstänks bör palpering av foten börja distalt och fortsätta proximalt till varje tarsometatarsal-artikulation. Ömhet längs metatarsal lederna stöder diagnosen av mittfot förstuvning med potential för segmentell instabilitet.
Smärta kan lokaliseras till den mediala eller laterala aspekten av foten vid tarsometatarsalområdet vid direkt palpation, eller den kan produceras genom bortförande och pronation av framfoten medan bakfoten hålls fast.
Dorsalis pedis-puls och kapillärpåfyllning bör också utvärderas. Det kan störas vid allvarlig störning.
Beräknad tomografi bör reserveras för tvivelaktiga fall som den allvarligt skadade foten där adekvat positionering inte kan erhållas eller fall där mångfalden av frakturer och störningar försvårar fullständig utvärdering. Datortomografi bör också användas när adekvat reduktion inte kan uppnås för att bestämma närvaron av beniga fragment eller inneslutna mjuka vävnader som kan hindra reduktion.
Medicinsk hantering
Medicinsk hantering av Lisfranc-skador kan vara operativ eller icke-operativ beroende på svårighetsgrad. Vid milda till måttliga stukningar kan nedre extremiteten vara immobiliserad i ungefär sex veckor. Allvarligare skador kan behandlas med öppen reduktion och intern fixering (ORIF). Efter ORIF immobiliseras foten vanligtvis i 8-12 veckor.
Om skadan är allvarlig och man tror att skadan inte kan repareras, kan en fusion rekommenderas som det första kirurgiska ingreppet. En fusion är en ”svetsning” -process där tanken är att smälta ihop de skadade benen så att de läker till en enda, solid bit.
Sjukgymnastikhantering
Om en mild vrickning är fallet och röntgenbilden inte visar någon diastos, föreslås immobilisering. Om det finns en minimal förskjutning av benen, är en styv gångavgjutning applicerad i cirka åtta veckor ett lämpligt alternativ. Den vanligaste behandlingen är dock att säkra de brutna och förskjutna benen med antingen intern (skruvar) eller extern (stift) fixering.
Fysioterapiintervention börjar strax efter immobilisering i både kirurgisk och konservativ behandling. Interventioner inkluderar: ödemreducering, förstärkning för att ta itu med atrofi efter immobilisering, flexibilitetsövningar, gång och tillverkning av fotortoser för att stödja tarsometatarsal artikulationer.
Andra terapeutiska övningar är trappor, simning, promenader i poolen, stående på tårna, hopprep, knäböj.
Här är några andra övningar för en Lisfranc-skada:
- Rörelseövningar: Plantarflexion, dorsiflexion, inversion, eversion och att skriva alfabetet med tårna.
- Flexibiliteten i tå- och mittfotbågen sträcker sig: Låt hälen vila på marken och lägg upp tårna mot en vägg. Försök nu försiktigt pressa tårna i väggen så att du känner att din fotsula sträcker sig.
- Bottenmassage i mitten av foten.
- Kalv sträcker sig för att återfå flexibiliteten i kalvarna.
- Ankel- och fotförstärkningsövningar: Dessa övningar är samma övningar som intervallet rörelseövningar, men med ett motståndsband. Du kan också göra handdukskrämningar (lägga en handduk och krama handduken med tårna).
- Balansövningar: På ett ben, med ögonen stängda, står på en skumkudde, står på en skakbräda .
- Plyometrics och hoppövningar: Jumping and landing, single leg hop, drop jump.
Enligt Reinhardt KR et al. primär partiell artrodes är en fördelaktig behandling för en Lisfranc-skada. För att bevisa detta har det gjorts en studie med 25 patienter (12 med en ligamentisk Lisfranc-skada och 13 med en kombinerad Lisfranc-skada) med en medianålder på 46 år och en genomsnittlig uppföljning på 42 månader. Poängen för American Orthopedic Foot and Ankle Society (AOFAS) var 81/100. De flesta av patienterna tappade några poäng för mild smärta, begränsningar av fritidsaktiviteter och fashionabla krav på skor. I den senaste uppföljningen återfick patienterna i genomsnitt 85% av sin fysiska aktivitet före skada och 21 patienter uttryckte tillfredsställelse med behandlingen. Slutsats: Primär partiell artrodes ger bra kliniska och patientbaserade resultat.
En annan studie säger att primär artrodes inte har några fördelar med avseende på allvarliga frakturförskjutningar. Öppen reduktion och tillfälliga skruvar eller K-trådfixering är i det här fallet valet av behandling.
En systematisk granskning jämförde primär partiell artrodes med ORIF och denna studie visar att AOFAS-poängen för ORIF-patienter var 72,5 / 100. AOFAS-poängen för patienter med primär partiell artrodes var 88% inom ett år efter uppföljningen. Denna studie jämförde sex artiklar med 193 patienter. Slutsats: Båda terapierna har likvärdiga resultat men den primära partiella artrodesen har en liten fördel när det gäller kliniska resultat.
Efter den primära partiella artrodes behöver patienter en gipsgjutning. Därefter kan de starta förlängningsprocessen. Först och främst behöver de en rullator. De använder rullaren när de försöker stå upp eller medan de går. Patienterna kan göra övningar utan rullator, men då måste de sitta ner. Efter fyra veckor börjar patienterna ha på sig rullaren mindre och mindre. När detta lyckas kan patienter börja göra övningar när de står upp. De börjar med övningar med låg intensitet (plantarflexion och ryggflexion i fot- och tåstativet (2x / dag, 3x 10-15 repetitioner). Sedan börjar de med svårare övningar (cykling, rodd, trappsteg). Se upp, korsa aldrig smärtgränsen under övningarna.
