Editor original – Adam West, Dieter Schuddinck
Dieter Schuddinck, Adam West, Jan De Backer, Rachael Lowe și Lynn Leemans
div. ligament.
Severitatea leziunii poate varia de la simplă la complexă și poate implica mai multe articulații și oase ale piciorului mediu. Este de obicei diagnosticat greșit ca o entorsă, mai ales dacă mecanismul de rănire este o simplă răsucire și cădere.
Anatomie relevantă din punct de vedere clinic
Piciorul poate fi împărțit în trei părți: zona antepicului care conține degetele de la picioare, zona mijlocie a piciorului constând în oasele mici numite navicular, cuneiform și cuboid. A treia parte este piciorul posterior format din talus (glezna inferioară) și calcaneu (călcâi).
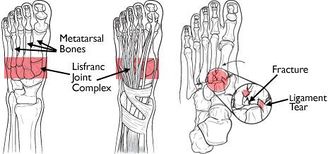
Complexul comun Lisfranc
Articulațiile Lisfranc sunt articulații tarsometarale. În complexul articular normal Lisfranc, primele 3 baze metatarsiene se articulează cu cuneiformele respective, iar cele 2 metatarsiene laterale se articulează cu cuboidul. A doua bază metatarsiană este strâns încastrată într-o mortă formată din cele 3 oase cuneiforme. Ligamentele intertarsiene, ligamentele tarsalmetatarsiene dorsale și plantare (TMT) și ligamentele transversale asigură stabilitatea țesuturilor moi.
Ligamentul Lisfranc este o bandă mare de țesut colagenos plantar care acoperă articulația cuneiformului medial și bază metatarsiană.
În timp ce ligamentele transversale conectează bazele celor patru metatarsiene laterale, nu există ligament transversal între prima și a doua bază metatarsiană. Capsula articulației și ligamentele dorsale formează singurul suport minim pe suprafața dorsală a articulației Lisfranc.
Arhitectura de bază a acestei articulații, în special încordarea „cheie” a celui de-al doilea metatarsian al cuneiformului formează punctul focal care susține întreaga articulație tarsometatarsiană.
Pentru o mai detaliată și mai detaliată revizuirea anatomiei gleznei și piciorului.
Epidemiologie / Etiologie
Leziunile articulației Lisfranc sunt de obicei rezultatul rotației externe combinate și a forței de compresie. Leziunile pot fi cauzate fie de traume directe, fie indirecte. Leziunile articulației sunt adesea ratate din cauza complexității anatomice și rarității. Acestea pot fi cauzate de o vătămare cu energie redusă, cum ar fi o simplă răsucire sau cădere. Acestea apar de obicei atunci când o persoană se împiedică de partea de sus a piciorului flexat plantar. Traumatismele directe, cum ar fi căderea de la un nivel ridicat, pot provoca, de asemenea, o vătămare Lisfranc. Aceste leziuni de mare energie pot duce la multiple luxații și fracturi la nivelul piciorului. Există o incidență ridicată în rândul jucătorilor de fotbal.
Caracteristici / Prezentare clinică
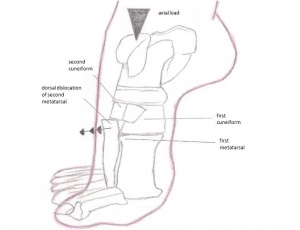
Image: Lisfranc_injury.jpg
Din punct de vedere clinic, cu calcaneul menținut stabil, răpirea sau pronația antepiciorului va produce durere peste piciorul mediu. De obicei, există dificultăți de suportare a greutății, umflături minime peste mijlocul piciorului și sensibilitate palpabilă de-a lungul articulațiilor tarsometatarsiene. Sportivii pot avea dureri la alergarea pe degetele de la picioare și cu faza de împingere a alergării.
Leziunile Lisfranc pot include entorse, luxații, fracturi ale celor trei în același timp. O vătămare poate fi cauzată de un traumatism indirect sau direct. Un traumatism direct poate fi cauzat atunci când o forță externă funcționează pe picior, de exemplu atunci când aruncați ceva greu asupra acestuia. Un traumatism indirect este cauzat atunci când o răsucire a piciorului are loc după ce este prins de ceva. O leziune la articulația Lisfranc este în mare parte rezultatul forței combinate de rotație externă și compresie.
La fel ca în majoritatea cazurilor de leziune, o leziune a articulației Lisfranc poate avea unele complicații. Cea mai frecventă complicație este artrita posttraumatică a articulației. Artrita post-traumatică imită artrita degenerativă, dar este accelerată din cauza leziunilor grave. Acest lucru poate provoca dureri cronice în articulația rănită.
O altă complicație se numește sindromul compartimentului. Apare atunci când leziunile traumatice provoacă umflături și sângerări pentru a crește presiunea în țesuturile corpului. Incidența luxațiilor fracturii articulare Lisfranc este de un caz la 55.000 de persoane în fiecare an. Până la 20% din leziunile articulare Lisfranc sunt ratate pe radiografiile inițiale anteroposterior și oblic.
Diagnostic diferențial
Leziunea a fost observată pentru prima dată la începutul anilor 1800 de chirurgul francez Jacques Lisfranc . Rana a fost cauzată când soldații au fost aruncați de cai și piciorul lor a fost înfipt în etrier.Acum, accidentele auto, căderile și accidentările sportive pot duce, de asemenea, la o accidentare a articulației Lisfranc. Acest tip de accidentare este văzut din ce în ce mai mult de jucătorii de fotbal, gimnastele și dansatorii de balet. Prejudiciul poate fi o carieră potențială.
Leziunea articulară Lisfranc nu este ușor de diagnosticat, cu excepția momentului în care se observă o umflare marcată și modificări radiografice. Cele mai frecvente simptome sunt:
- Umflarea piciorului și / sau gleznei
- Învinețirea piciorului și / sau gleznei
- Durerea de obicei la nivelul partea de mijloc a piciorului
- Lărgirea zonei de la mijlocul piciorului
- Bumbac mare pe partea de sus a mijlocului de la picior
- Neputând pune greutate pe piciorul accidentat / li>
Diagnosticul diferențial față de leziunea Lisfranc include: entorse la mijlocul piciorului, fractură metatarsiană, fractură cuboidă, disfuncție a tendonului tibial posterior și leziuni de compresie la nivelul navicularului.
Proceduri de diagnosticare
În prezent, nu există teste clinice specifice care să confirme amploarea unei leziuni. Prin urmare, diagnosticul leziunilor ligamentoase se poate baza pe un nivel ridicat de suspiciune. În cazul leziunilor suspectate de Lisfranc, utilizarea modalităților de imagistică este justificată. Radiografiile recomandate includ proiecții anteroposterior, lateral și oblic intern de 30 de grade în greutate.
Leziunea poate fi observată pe raze X. Uneori este necesară o radiografie a piciorului nevătămat pentru a vedea dacă există sau nu o vătămare. Este necesară o radiografie purtătoare de greutate, deoarece o radiografie care nu suportă greutatea poate să nu dezvăluie vreo leziune.
La raze X, dislocarea articulației tarsometatarsiene este indicată de:
- Pierderea aranjamentului în linie al marginii laterale a primei baze metatarsiene cu marginea laterală a cuneiformului medial .
- Pierderea aranjamentului în linie al marginii mediale a celei de-a doua baze metatarsiene cu marginea mediană a cuneiformului mijlociu în vederea anteroposterioră care suportă greutatea.
- Prezența unor fragmente mici avulsate, care sunt alte indicații ale leziunii ligamentare și ale perturbării articulare probabile.
Leziunea de la Lisfranc poate fi, de asemenea, examinată fizic. Când se suspectează o leziune a complexului articular Lisfranc, palparea piciorului ar trebui să înceapă distal și să continue proximal către fiecare articulație tarsometatarsiană. Sensibilitatea de-a lungul articulațiilor metatarsiene susține diagnosticul de entorse la mijlocul piciorului cu potențial de instabilitate segmentară.
Durerea se poate localiza la aspectul medial sau lateral al piciorului la regiunea tarsometatarsiană la palpare directă, sau poate fi produsă prin răpirea și pronarea antepicelui în timp ce piciorul posterior este ținut fix.
Pulsul dorsalis pedis și reumplerea capilară ar trebui, de asemenea, evaluate. Poate fi perturbat într-o luxație severă.
Tomografia computerizată ar trebui rezervată pentru cazuri discutabile, cum ar fi piciorul grav rănit în care nu se poate obține o poziționare adecvată sau cazurile în care multiplicitatea fracturilor și luxațiilor face dificilă evaluarea completă. Tomografia computerizată ar trebui utilizată și atunci când nu se poate realiza o reducere adecvată pentru a determina prezența fragmentelor osoase sau a țesuturilor moi prinse care pot împiedica reducerea.
Managementul medical
Managementul medical al leziunilor Lisfranc poate fi operativ sau neoperator în funcție de gravitate. În entorse ușoare până la moderate, extremitatea inferioară poate fi imobilizată timp de aproximativ șase săptămâni. Leziunile mai grave pot fi tratate cu reducere deschisă și fixare internă (ORIF). După ORIF, piciorul este, de obicei, imobilizat timp de 8-12 săptămâni.
Dacă leziunea este gravă și se crede că dauna nu poate fi reparată, poate fi recomandată o fuziune ca procedură chirurgicală inițială. O fuziune este un proces de „sudare” în care ideea este de a fuziona împreună oasele deteriorate, astfel încât acestea să se vindece într-o singură bucată solidă.
Managementul fizioterapiei
Dacă este cazul unei entorse ușoare și radiografia nu prezintă diastoză, se recomandă imobilizarea. Dacă există o deplasare minimă a oaselor, o turnare rigidă de mers aplicată timp de aproximativ opt săptămâni este o alternativă adecvată. Cu toate acestea, cel mai frecvent tratament este de a asigura oasele fracturate și dislocate cu fixare internă (șuruburi) sau externe (știfturi).
Intervenția de fizioterapie începe la scurt timp după imobilizare atât în tratamentul chirurgical, cât și în cel conservator. Intervențiile includ: reducerea edemului, consolidarea pentru a aborda atrofia post-imobilizare, exerciții de flexibilitate, mers și fabricarea ortezelor piciorului pentru a sprijini articulațiile tarsometatarsiene.
Alte exerciții terapeutice sunt să faci scări, să înoți, să mergi în piscină, să stai pe degetele de la picioare, sărezi frânghia, genuflexiuni.
Iată câteva alte exerciții pentru o leziune Lisfranc:
- Gama de exerciții de mișcare: flexiune plantară, dorsiflexie, inversiune, eversiune și scrierea alfabetului cu degetele de la picioare.
- Întinderea flexibilității arcului de la picior și de la mijlocul piciorului: lăsați-vă călcâiul să se sprijine pe sol și ridicați degetele de la picioare pe un perete. Acum încercați cu ușurință să vă apăsați degetele de la picioare în perete, astfel încât să puteți simți întinderea talpii piciorului.
- Masaj cu arcada la mijlocul piciorului.
- Se întinde gambele pentru a recâștiga flexibilitatea gambelor.
- Exerciții de întărire a gleznei și picioarelor: aceste exerciții sunt aceleași exerciții ca gama de exerciții de mișcare, dar cu o bandă de rezistență. Puteți face, de asemenea, scrunches pentru prosop (așezați un prosop și scrunch prosopul cu degetele de la picioare).
- Exerciții de echilibru: pe un picior, cu ochii închiși, în picioare pe o pernă de spumă, în picioare pe o scândură .
- Plyometrics și exerciții de sărituri: sărituri și aterizare, salt de picior unic, salt de picătură.
Conform Reinhardt KR și colab. artrodeza parțială primară este o terapie benefică pentru o leziune Lisfranc. Pentru a demonstra acest lucru, a existat un studiu cu 25 de pacienți (12 cu o leziune ligamentară Lisfranc și 13 cu o leziune combinată Lisfranc) cu o vârstă mediană de 46 de ani și o urmărire medie de 42 de luni. Scorul American Orthopedic Foot and Ankle Society (AOFAS) a fost de 81/100. Majoritatea pacienților au pierdut unele puncte pentru durere ușoară, limitări ale activităților recreative și cerințe la modă la încălțăminte. În ultima urmărire, pacienții și-au recăpătat în medie 85% din activitatea lor fizică de pre-vătămare și 21 de pacienți și-au exprimat satisfacția față de terapie. Concluzie: artrodeza parțială primară produce rezultate clinice și pe baza pacientului.
Un alt studiu ne spune că artrodeza primară nu are beneficii în ceea ce privește fracturile-luxații severe. Reducerea deschisă și șuruburile temporare sau fixarea firului K sunt în acest caz tratamentul la alegere.
O revizuire sistematică a comparat artrodeza parțială primară cu ORIF și acest studiu arată că scorul AOFAS al pacienților cu ORIF a fost de 72,5 / 100. Scorul AOFAS al pacienților cu artrodeză parțială primară a fost de 88% în decurs de un an de la urmărire. Acest studiu a comparat șase articole cu 193 de pacienți. Concluzie: Ambele terapii au rezultate echivalente, dar artrodeza parțială primară are un mic avantaj în ceea ce privește rezultatele clinice.
După artrodeza parțială primară, pacienții au nevoie de un gipsat. Ulterior, ei pot începe procesul de revalidare. În primul rând, vor avea nevoie de un mers. Folosesc mersul pe jos atunci când încearcă să se ridice sau în timp ce merg. Pacienții pot face exerciții fără walker, dar apoi trebuie să se așeze. După 4 săptămâni, pacienții încep să poarte walker-ul din ce în ce mai puțin. Când acest lucru este reușit, pacienții pot începe să facă exerciții în timp ce stau în picioare. Încep cu exerciții de intensitate scăzută (flexia plantară și flexia dorsală a piciorului și a degetelor de la picioare (2x / zi, 3x 10-15 repetări). Apoi încep cu exerciții mai dificile (ciclism, canotaj, pas). Atenție, nu traversați niciodată pragul durerii în timpul exercițiilor.
