Normalne tętno
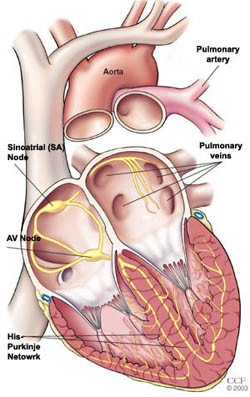
Rytm serca jest koordynowany przez jego własny układ elektryczny. Z każdym uderzeniem serca impuls elektryczny zaczyna się w węźle zatokowym (lub zatokowo-przedsionkowym, SA), zwanym również naturalnym rozrusznikiem serca. Węzeł SA to skupisko wyspecjalizowanych komórek zlokalizowanych w prawym przedsionku. Węzeł SA wytwarza impulsy elektryczne, które określają częstotliwość i rytm bicia serca. Impuls rozprzestrzenia się przez ściany prawego i lewego przedsionka, powodując ich skurcz i wtłaczanie krwi do komór.
Układ elektryczny serca
Impuls dociera następnie do przedsionka i komory (AV), który działa jak mostek elektryczny, umożliwiając impulsom przemieszczanie się z przedsionków do komór. Przed dotarciem impulsu do komór występuje niewielkie opóźnienie. Z węzła AV impuls przechodzi przez ścieżkę włókien zwaną sieć HIS-Purkinjego. Ta sieć wysyła impuls do komór i powoduje ich skurcz. Skurcz wypycha krew z serca do płuc i ciała.
Węzeł SA odpala kolejny impuls i cykl zaczyna się od nowa.
Bicie serca jest wyzwalane przez impulsy elektryczne, które wędrują specjalną ścieżką przez mięsień sercowy.
Różnice w tętnie i rytmie między mężczyznami i kobietami
Kobiety i mężczyźni są do siebie podobni, jeśli chodzi o podstawowe tętno i rytm serca, jednak podczas podstawowy system elektryczny jest taki sam (impulsy pochodzące z węzła SA, podróżujące do węzła AV, przez HIS-Purkinje, a następnie zaczynające się od nowa), istnieją różnice:
- Kobiety mają tendencję do szybsze tętno bazowe
- Odczyty EKG kobiet mogą się różnić
Kobiety mają szybsze podstawowe tętno niż mężczyźni
Po pierwsze, na przeciętnie kobiety mają zwykle szybsze tętno podstawowe niż mężczyźni. Ta różnica jest widoczna u średnio dziewcząt w wieku pięciu lat. Występuje również krótszy czas refrakcji węzła zatokowego – oznacza to, że węzeł SA potrzebuje mniej czasu na regenerację i gotowość do ponownego wysłania impulsu ¹
Odczyty EKG kobiet mogą być inne
EKG (zwane również EKG lub elektrokardiogramem) to test używany do rejestrowania na papierze milimetrowym aktywności elektrycznej serca. Rysunek, narysowany przez komputer na podstawie informacji dostarczonych przez elektrody umieszczone na skórze klatki piersiowej, rąk i nóg, pokazuje synchronizację różnych faz rytmu serca.
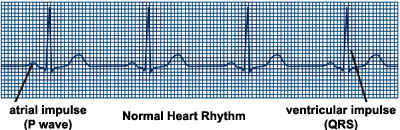
Załamek p reprezentuje aktywność elektryczną górnych komór serca (przedsionków). Następuje krótka przerwa, po której następuje zespół QRS – aktywność elektryczna komór dolnych (komór) – i kończy się małym załamkiem T, fazą regeneracji komór. Odstęp QT to odległość od początku zespołu QRS do końca załamka T i reprezentuje czas potrzebny do skurczu i regeneracji mięśnia sercowego lub do wyzwolenia i ponownego naładowania impulsu elektrycznego.
Średnio, odstęp QT jest krótszy u mężczyzn niż u kobiet, począwszy od okresu pokwitania, z liniowym wzrostem przez większą część dorosłości do co najmniej 55 lat. Okres ten odpowiada okresowi, w którym poziom androgenów jest najwyższy u mężczyzn . Dlatego poziomy androgenów i estrogenów mogą wyjaśniać różnice między płciami w odstępie QT².
- Taneja T, Mahnert BW, Passman R, Goldberger J, Kadish A. Wpływ płci i wieku na elektrokardiografię i elektrofizjologię serca właściwości u dorosłych. Pacing Clin Electrophysiol. 2001 styczeń; 24 (1): 16-21.
- Rautaharju PM, Zhou SH, Wong S, Calhoun HP, Berenson GS, Prineas R, Davignon A.Płciowe różnice w ewolucji elektrokardiograficznego odstępu QT z wiekiem. Can J Cardiol. Wrzesień 1992; 8 (7): 690-5.
Pewne typy arytmii częściej występują u kobiet niż u mężczyzn.
Należą do nich:
- Tachykardia nadkomorowa (SVT) lub napadowa SVT (PSVT) – szybkie tętno, które powstaje powyżej węzła AV, w przedsionkach. SVT występuje często zarówno u mężczyzn, jak iu kobiet, ale więcej kobiet ma tachykardię nawrotową z węzła pk i tachykardię przedsionkową¹.
- Dysfunkcja węzła zatokowego (nazywana również zespołem chorego węzła zatokowego) – powolny lub nieregularny rytm serca wywodzący się z SA węzeł. Sygnał rozpoczyna się w węźle SA, ale może być powolny lub opóźniony w przenoszeniu się do przedsionków, powodując bardzo wolne lub nieregularne bicie serca.
- Tachykardia z ponownym wejściem węzła AV (AVNRT) – rodzaj SVT z szybkie tętno, które pochodzi z węzła AV. Zamiast wysyłania przez węzeł AV impulsu jedną ścieżką, istnieją dwie ścieżki przez węzeł AV. Impulsy przemieszczają się jedną ścieżką, a także wracają drugą ścieżką.Pozwala to impulsom na bardzo szybkie okrężne przemieszczanie się wokół węzła AV, powodując niezwykle szybkie bicie serca.
- Zespół długiego QT – odstęp QT dłuższy niż normalnie. Zwiększa to ryzyko zagrażających życiu postaci częstoskurczu komorowego.
- Zespół ortostatycznego częstoskurczu posturalnego (POTS) – stan, który dotyka 500 000 Amerykanów, głównie kobiety. Osoby z POTS mają nieprawidłową reakcję na zmianę pozycji, związaną z autonomicznym układem nerwowym, powodującą spadek ciśnienia krwi, przyspieszenie akcji serca i czasami omdlenia (omdlenia), zawroty głowy lub oszołomienie².
Te arytmie występują częściej u mężczyzn, ale mogą inaczej prezentować się u kobiet:
- Migotanie przedsionków – jeden z najczęstszych nieregularnych rytmów serca. Jest to szybki, nieregularny rytm serca pochodzący z przedsionków. Mężczyźni częściej niż kobiety mają migotanie przedsionków. Migotanie przedsionków może być związane z innymi typami chorób serca. Kobiety częściej mają migotanie przedsionków związane z chorobą zastawkową, podczas gdy mężczyźni częściej mają migotanie przedsionków związane z chorobą wieńcową. Częstość występowania migotania przedsionków wzrasta zarówno u mężczyzn, jak iu kobiet wraz z wiekiem, a także z nadciśnieniem i cukrzycą. Badanie Copenhagen Heart Study wykazało, że kobiety z migotaniem przedsionków miały zwiększone ryzyko udaru i zgonu z przyczyn sercowo-naczyniowych w porównaniu z mężczyznami. Jest to szczególnie prawdziwe w przypadku kobiet, które mają migotanie przedsionków i są starsze niż 75 ³ ⁴. Kobiety, które mają napadowe migotanie przedsionków, rodzaj migotania przedsionków, które jest przerywane (lub pojawia się i znika), mogą mieć szybszą odpowiedź tętna niż mężczyźni i mają tendencję do dłuższych epizodów ⁵.
- Nagła śmierć sercowa to nagła, nieoczekiwana śmierć spowodowana utratą czynności serca (nagłe zatrzymanie krążenia). Nagła śmierć sercowa (SCD) występuje rzadziej u kobiet, ale nadal wiąże się z około 400 000 zgonów kobiet rocznie. Badanie zdrowia pielęgniarek wykazało, że chociaż większość kobiet, które przeszły SCD, nie miała wcześniejszej historii chorób układu krążenia przed śmiercią, miały co najmniej jeden czynnik ryzyka sercowego (największy wpływ miały palenie tytoniu, nadciśnienie i cukrzyca). Wywiad rodzinny również odegrał rolę w zwiększonym ryzyku śmierci jednego z rodziców z powodu choroby serca przed 60. rokiem życia. Badanie wykazało również, że podobnie jak w przypadku mężczyzn, większość przypadków SCD u kobiet była związana z nieprawidłowością rytmu serca (88%) 5- 7. Wzmacnia to potrzebę dokładnego badania przesiewowego czynników ryzyka chorób serca u kobiet i radzenia sobie z tymi problemami nawet bez objawów.
- Michael J. Porter, MD, Joseph B. Morton, MBBS , Russell Denman, MBBS, Albert C. Lin, MD, Sean Tierney, MD, Peter A. Santucci, MD, John J. Cai, MD, Nathaniel Madsen, MD, David J. Wilber, MD. Wpływ wieku i płci na mechanizm częstoskurczu nadkomorowego. Rytm serca 1: 4. Październik 2004, str: 393-396.
- National Dysautonomia Research Foundation, www.ndrf.org/orthostat.htm.
- Kael WB, Wolf PA, Benjamin EJ, Levy D Częstość występowania, zapadalność, rokowanie i warunki predysponujące do migotania przedsionków: szacunki populacyjne. Jestem J Cardiol. 16 października 1998; 82 (8A): 2N-9N.
- Friberg J. Porównanie wpływu migotania przedsionków na ryzyko udaru i zgonu z przyczyn sercowo-naczyniowych u kobiet i mężczyzn (The Copenhagen City
- Hnatkova K, Waktare JE, Murgatroyd FD, Guo X, Camm AJ, Malik M. Wiek i płeć wpływają na częstość i czas trwania napadowego migotania przedsionków. Pacing Clin Electrophysiol. 1998 Lis; 21 (11 Pt 2): 2455- 8.
- American Heart Association dotyczące chorób serca i udarów mózgu Aktualizacja 2012.
- Christine M. Albert, Claudia U. Chae, Francine Grodstein, Lynda M. Rose, Kathryn M. Rexrode, Jeremy N. Ruskin, Meir J. Stampfer i JoAnn E. Manson. Badanie prospektywne nagłych zgonów sercowych wśród kobiet w Stanach Zjednoczonych. Circulation, kwiecień 2003; 107: 2096 – 2101.
Objawy nieregularnego rytmu serca
Arytmia może być „cicha” i nie powodować żadnych objawów. Lekarz może wykryć nieregularne bicie serca podczas badania, mierząc tętno, słuchając go lub wykonując d testy iagnostyczne.
Jeśli wystąpią objawy, mogą obejmować:
- Kołatanie serca – uczucie przyspieszonego bicia serca, trzepotanie, „klapki” lub uczucie, że serce jest „ucieczka”
- Walenie w klatkę piersiową
- Zawroty głowy lub uczucie oszołomienia
- Zadyszka
- Dyskomfort w klatce piersiowej
- Osłabienie lub zmęczenie (uczucie silnego zmęczenia)
Objawy kołatania serca stanowią 15–25% wszystkich objawów zgłaszanych przez pacjentki z chorobami serca. Są one związane z:
- zespołem napięcia przedmiesiączkowego
- ciążą
- okresem okołomenopauzalnym
W przypadku kołatania serca lekarz rozpoczyna ocenę, szukając przyczyny choroby serca.Znaczenie kołatania serca i potrzeba leczenia zależy od obecności podstawowej choroby serca, rodzaju występujących nieregularnych uderzeń serca i innych objawów.
Hormony i nieregularne bicie serca
Poziom estrogenów i progesteronu wzrasta i spada u kobiet z normalnym cyklem miesiączkowym w ciągu dni w miesiącu. Wzrost progesteronu i spadek estrogenu odpowiadają:
- Częstszym epizodom częstoskurczu nadkomorowego (SVT)
- Więcej objawów związanych z SVT
- SVT o dłuższym czasie trwania¹
W okresie okołomenopauzalnym (okres przed menopauzą) następuje wyraźny spadek produkcji estrogenów przez jajniki. Jest to związane ze zwiększeniem częstości akcji serca (tachykardia zatokowa) i zwiększoną częstotliwością kołatania serca i niezagrażającymi zaburzeniami rytmu, takimi jak przedwczesne skurcze komór lub PCV.
Menopauza powoduje dalszy spadek estrogenu w miarę miesiączki cykl się zatrzymuje. Ten okres jest związany z nieregularnym biciem serca, kołataniem serca, spazmatycznym bólem w klatce piersiowej i koszmarami sennymi u kobiet w wieku 40-64 lat².
Badanie Heart and Estrogen / Progestin Replacement Study (HERS) nie wykazało korzyści hormonalna terapia zastępcza w celu ograniczenia zdarzeń sercowo-naczyniowych, a hormonalna terapia zastępcza może nawet zwiększyć ryzyko wystąpienia choroby zakrzepowo-zatorowej (zakrzepów krwi) w ciągu pierwszego roku3. HTZ wiąże się również z wydłużeniem odstępu QT, chociaż znaczenie tego zjawiska nie jest znane⁴. Z drugiej strony HTZ może zmniejszyć kołatanie serca i inne objawy, takie jak uderzenia gorąca, bezsenność i pocenie się. W związku z tym można rozważyć opcję leczenia u pacjentek niskiego ryzyka w celu złagodzenia objawów kołatania serca.
Arytmie & Ciąża
Przedwczesny przedsionek uderzenia zdarzają się u około 50 procent kobiet w ciąży, chociaż większość z nich jest nieszkodliwa i nie trwa długo¹. Chociaż trwała arytmia jest dość rzadka, u osób z częstoskurczem nadkomorowym lub napadową SVT objawy nasilają się w 20% przypadków¹. Objawy SVT mogą obejmować duszność, kołatanie serca i zawroty głowy². Arytmie mogą występować częściej w czasie ciąży z powodu zmian w hormonach, zmian związanych ze zmianami hemodynamicznymi, hormonalnymi i autonomicznymi oraz zmianami objętości krwi krążącej, snu i emocji podczas ciąży.
Kobiety z wrodzonymi wadami serca naprawione mają zwiększone ryzyko arytmii podczas ciąży. U 27 kobiet, które przeszły naprawę wrodzonych wad serca i 29 ciąż, u 15 wystąpiła SVT, u dziewięciu częstoskurcz komorowy, wysoki < / stopień bloku serca u czterech kobiet i zespół chorego węzła zatokowego u trzech kobiet³.
Arytmie w ciąży są leczone zachowawczo. Po określeniu rodzaju arytmii lekarz oceni przyczyny. Jeśli objawy są minimalne, można zastosować odpoczynek i manewry błędne, aby spowolnić tętno. Manewry Vagala obejmują masaż tętnicy szyjnej nakładaniem lodu na twarz oraz manewr Valsalvy, który jest najbardziej skuteczny w zatrzymaniu tachykardii⁴. Manewr Valsalvy polega na tym, że osoba na siłę wydycha powietrze z zamkniętą głośnią (tchawicą), aby powietrze nie wydostało się przez usta lub nos, jak na przykład przy silnym kaszlu, wysiłku podczas wypróżniania lub podnoszeniu dużego ciężaru.
Gdy arytmia powoduje objawy lub spadek ciśnienia krwi, można zastosować leki przeciwarytmiczne. Żaden lek przeciwarytmiczny nie jest całkowicie bezpieczny w czasie ciąży; Dlatego, jeśli to możliwe, należy unikać leków w pierwszym trymestrze ciąży, aby ograniczyć ryzyko dla płodu. W pierwszej kolejności należy wypróbować leki z najdłuższym zapisem bezpieczeństwa. Propranolol, metoprolol, digoksyna i adenozyna zostały przebadane i wykazały, że są dobrze tolerowane i bezpieczne w drugim i trzecim trymestrze ciąży⁵.
Kardiowersja jest bezpieczna we wszystkich trymestrach ciąży i może być stosowana w razie potrzeby¹. Ponadto kobiety z ICD, które zaszły w ciążę, nie są narażone na zwiększone ryzyko wyładowań ICD lub powikłań ICD. Kobieta, która ma ICD, może bezpiecznie zajść w ciążę, chyba że ma chorobę serca, która zwiększyłaby zagrożenie dla zdrowia podczas ciąży⁶.
- Blomstrom-Lundqvist C, Scheinman MM, et. glin. Wytyczne ACC / AHA / ESC dotyczące postępowania z pacjentami z nadkomorowymi zaburzeniami rytmu – streszczenie: raport American College of Cardiology / American Heart Association Task Force on Practice Guidelines oraz European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Wytyczne postępowania z pacjentami z nadkomorowymi zaburzeniami rytmu). Krążenie. 14 października 2003; 108 (15): 1871-909.
- K. Robins \ and G. Lyons. Tachykardia nadkomorowa w ciąży. _British Journal of Anaesthesia *, 2004, Vol. 92, nr 1 140-143._
- Tateno S, Niwa K, Nakazawa M, Akagi T, Shinohara T, Usda T; Grupa badawcza ds. Arytmii późnej po operacji wrodzonej choroby serca (ALTAS-CHD). Circ J. 2003 Dec; 67 (12): 992-7.
- Zu-Chi Wen, MD; Shih-Ann Chen, MD; Ching-Tai Tai, MD; Chern-En Chiang, MD; Chuen-Wang Chiou, MD; Mau-Song Chang, MD. Mechanizmy elektrofizjologiczne i determinanty manewrów nerwu błędnego w zakończeniu napadowego częstoskurczu nadkomorowego. 1998; 98: 2716-2723.
- Ferrero S, Colombo BM, Ragni N Maternal arrhythmias during ciąży. Arch Gynecol Obstet. Maj 2004; 269 (4): 244-53.
- Natale A, Davidson T, Geiger MJ, Newby K. Wszczepialne kardiowerter-defibrylatory a ciąża: bezpieczna kombinacja? Krążenie. 4 listopada 1997; 96 (9): 2808-12.
enews
Cleveland Clinic to akademickie centrum medyczne non-profit. Reklama na naszej stronie pomaga wspierać naszą misję. Nie promujemy produktów ani usług innych niż Cleveland Clinic. Polityka
