元の編集者-テキサス州立大学の証拠に基づく実践プロジェクトの一環としてのトーマス・アルバウ、エリザベス・レコード、ミスティ・ヒリン、パトリック・ベールズ
主任編集者-LucyAird、Lionel Geernaert、Patrick Bales、Thomas Albaugh、Elizabeth Record
定義/説明
中枢神経系の相互作用、椎間板の比較的特殊な構造、および関連する脊椎靭帯とともに、脊椎の複雑な形状により、脊椎骨折の説明と分類が行われました。現在のシステムは、ホールドスワースが脊椎骨折を圧迫、屈曲、伸展、屈曲回転の損傷メカニズム(MOI)で分類することを提案した後、1963年にそのルーツを持ちました。彼は前部の損傷の関与を分割しました。椎間関節の体重負荷柱と後方の「張力支持」柱と靭帯の複合体。
1983年のデニスシステムの改訂により、後部椎体、後部椎間板、および後部縦靭帯で構成される中央柱が生じました。
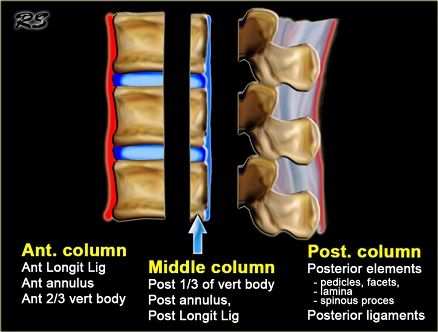
デニスシステムでは、中央の柱に焦点を合わせた外傷は、脊椎を不安定にするのに十分であると考えられていました。不安定性はさらに3つのタイプに分類されました:
第1度:機械的と見なされます
第2度:神経学的
第3度:機械的/神経学的複合
このシステムは現在でも好まれている方法です。デニス法の主な不満は、中央の列を含めることで、解剖学的実体ではないため、損傷の種類を判断するのにあまり適していない「仮想ランドマーク」が導入されたことです。最近開発されたAebiのシステムには、2列法が組み込まれています。 、傷害の方法、および神経学的妥協をもたらす可能性のある不安定性と組み合わされます。この方法は、タイプAからタイプBおよびタイプCに増加する重症度のグレードで機能します。すべてのタイプにはグレード1から3の別の細分化があります。このように、脊椎骨折の27のサブグループにさらに特定できる9つの基本的な損傷タイプがあります。明らかに、骨折の分類は複雑で進行中です。
臨床的に関連する解剖学
腰椎骨折は、その名前が示すように、常に腰椎に位置します。腰椎はspの一部です。 ineは腰にあり、理学療法でよく見られる痛みの原因です。脊椎の胸部と仙骨部の間に位置し、脊柱前弯が特徴です。
腰椎は5つの強力な椎骨のみで構成されており、これらの椎骨は同時に非常に可動性があり、関節に柔軟性があり、屈曲-伸展、回転、横方向の屈曲などのさまざまな平面で体を動かすことができます。
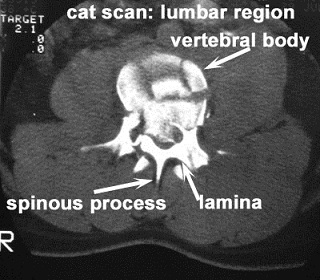
椎骨は、脊椎にかかる重量の大部分を支える大きな前体、椎孔内にある神経構造(脊髄)を保護する巨大な背側椎弓で構成されています。体とアーチ)および多くの筋肉と靭帯が付着するいくつかのタイプのプロセス。他の体重負荷構造は、椎弓根と椎間関節です。
椎骨の間には椎間板があり、椎体の体重を支える作業をサポートし、衝撃吸収材として機能します。これらの椎間板のもう1つの機能は、椎体を相互に接続することです。
疫学/病因
“2005年、骨粗鬆症は200万件以上の骨折の原因であり、そのうち約547,000件が椎骨骨折でした。骨粗鬆症性椎骨損傷の約3分の1は腰椎、3分の1は胸腰椎、3分の1は胸部起源です。さらに、65歳以上の女性の75%が脊柱側弯症を患っている年には、少なくとも1つの骨粗鬆症性ウェッジ骨折があります。」 53 American Academy of Orthopedic SurgeonsのWebサイトには、損傷のパターンに基づいて、より単純な形式で骨折がリストされています。
屈曲パターンには、圧迫骨折と軸方向破裂骨折が含まれます。
伸展パターン、これには屈曲/伸延(しばしば偶然骨折と呼ばれます)が含まれます。
回転パターンには横突起と骨折転位が含まれます。
現在、骨折はタイプA、B、またはCの骨折に分けられます。 。これらは実際には上記のものと同じです。
腰椎骨折の疫学に関する十分に強力な研究は不足していますが、いくつかの研究は、特に閉経後の女性における多くの腰椎骨折の根本的な原因として骨粗鬆症を認めています。
クーパー等。女性の10万人あたり117人の年齢調整発生率は、男性のほぼ2倍(10万人あたり73人)であることがわかりました。すべての骨折のうち、14%が重度の外傷に続き、83%が中等度または無外傷に続き、3%が病的でした。中等度の外傷後の骨折の発生率は、男性よりも女性の方が高く、両方の性別で年齢とともに急激に上昇しました。対照的に、重度の外傷後の骨折は男性でより頻繁であり、その発生率は年齢とともにあまり増加しませんでした。この研究では、骨折の局在(頸部、胸部、腰部)とタイプが特定されていないことに留意する必要があります。
タイプA骨折-圧迫(屈曲パターン):
- 前方の骨折圧縮に抵抗するコラム。
- バースト骨折(タイプA3)は、タイプA骨折の最も頻繁で重度のタイプです。それらは、椎弓根間距離の増加および椎体の高さの喪失を特徴とする。
- A3.1不完全、A3.2完全、およびA3.3バースト分割骨折の別の細分化があります。完全な破裂破壊には、上位のエンドプレートと下位のエンドプレートの両方が含まれます。
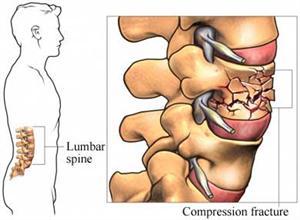
- 圧迫骨折は通常、椎骨の前部にかかる軸方向の負荷によって引き起こされます。この垂直方向の力により、椎骨のこの特定の部分は高さを失い、くさび形になります。
- アキシャルバースト骨折は、椎骨へのアキシャル荷重によっても引き起こされますが、圧迫骨折との違いは、椎骨があらゆる方向に押しつぶされ、したがってあらゆる方向に広がることです。これは、この種の骨折は、骨の縁が脊髄を傷つけるリスクがあるため、圧迫骨折よりもはるかに危険であることを意味します。これらの種類の骨折は、通常、交通事故や高所からの落下で見られます。
- 破裂骨折は、椎骨が脊柱管に反発する可能性があります。
タイプB骨折-伸延(伸展パターン):
- 気晴らしに抵抗するための後柱からの障害
- B1-病変は、関連する骨要素の関与なしに、後靭帯が破壊されている病変です。 B2病変は基本的にチャンス骨折とも呼ばれる骨のシートベルト損傷です。 B3-病変は前柱に見られる病変であり、非常に典型的な骨折を引き起こします。
- チャンス骨折は、シートベルトの力が椎骨を引き離す緊急の車の停止などの屈曲-伸延運動から生じます。このため、チャンス骨折は「シートベルト骨折」とも呼ばれ、多くの場合、腹腔内損傷に関連しています。チャンス骨折には、3本の脊柱すべてが含まれます。椎体は屈曲損傷を受け、後部要素は脱臼タイプの損傷を受けます。27
- このタイプの損傷が見過ごされていると、痛みと変形を伴う進行性後弯症を引き起こす可能性があります。
タイプC-回転:
- 後部張力バンディングシステムが破壊され、回転脱臼を伴う前柱が破壊されます。3
- 横方向のプロセス( TP)骨折はまれであり、極端な横方向の屈曲が原因です。これらは通常、安定性に影響を与えません。
- 骨折脱臼は、骨とそれに付随する軟組織が隣接する椎骨から移動する骨折です。このタイプは不安定な骨折であり、重度の脊髄圧迫を引き起こす可能性があります。
- 「C1-病変は典型的な前部病変と組み合わされた回転損傷です。C2-病変は典型的なB型病変を伴う回転損傷であり、C3-病変はマルチレベルおよびせん断損傷を特徴とします。多種多様で非常にまれな形態の外観です。」3
3つの損傷タイプの本質的な特徴。aタイプA、前柱の圧迫損傷。bタイプB、2つ-後方または前方の横方向の破壊を伴う柱の損傷。cタイプC、回転を伴う2列の損傷。d分類ABC(M。Aebi、V。Arlet、JK Webb、AO-Manual of Spine Surgery、Vol。Iによる) 、2008年。ThiemePublisher、Stuttgart)
負傷者の集団全体の分析により、胸腰椎接合部の損傷が優勢であり、L1で最も頻繁に骨折し、T12で2番目に頻繁に、L2で3番目に頻繁に、L3で4番目に頻繁に骨折します。T10およびL4椎骨の損傷はsaです。私の頻度とT5、6、7および8.3、29の損傷
上記の例はすべて脊椎骨折の外傷を意味しますが、骨粗鬆症および骨形成不全症などの状態は一般に椎骨骨折にも関係しています。
特徴/臨床症状
腰椎および胸腰椎接合部の骨折は非常に一般的です。定義によれば、圧縮型骨折では前柱が影響を受けますが、破裂骨折では前柱と中柱、場合によっては後柱が関与します。圧迫骨折は主に間接的な過屈曲と曲げ力によって引き起こされますが、破裂型骨折は軸方向の負荷によって引き起こされます。
脊椎骨折の65%以上は認識できる症状を引き起こさない可能性があり、X線写真では診断されない可能性があります。患者は神経学的に関与している可能性があり、腰痛がある可能性があり、運動が損なわれている可能性があり、またはそれらすべての組み合わせである可能性があります。脊髄も関与している場合、しびれ、うずき、脱力感、または腸/膀胱機能障害が発生する可能性があります。
脊椎を検査すると、患者は通常、矯正できない後弯姿勢になります。後弯症は、骨折した椎骨のくさび形によって引き起こされます。骨折は本質的に椎骨の横方向のコンフォメーションを正方形から三角形に変えます
胸腰椎損傷の分類に役立つツールは「TLICS分類システム」です。最近の研究では、前述のDenisシステムとAOシステムの両方の信頼性に関する懸念が生じています。各システム内のサブタイプが複雑なため、どちらのシステムもオブザーバー間およびオブザーバー内の信頼性は中程度です。これは、分類システムの複雑さが増すと、臨床現場での信頼性が低下することが多いことを示しています。
脊椎外傷研究グループ(STSG)によって開発された胸腰部損傷分類および重症度(TLICS)スケールは、3つの「主軸」:(1)損傷形態、(2)後靭帯複合体(PLC)の完全性、および(3)神経学的状態32. 3つの主軸は、限られた数の容易に認識できるサブグループにさらに分割され、さらに最小から最大までの特定の傷害33.
TLICS重症度スコアの解釈は単純です。より低いポイント値は、より重症または緊急性の低い傷害に割り当てられ、より高いポイント値は、より重症またはより緊急性の高い傷害に割り当てられます。一般に、重症度は、脊椎の骨および靭帯要素への損傷の程度を示すために使用されます31。TLICSシステムは、外科的治療のガイドに役立つことが証明されています。3つの主軸のスコアは合計です。合計重大度スコアを生成するためにmed。このスコアは、一般的に外科的介入の必要性を予測することができます。一般的に、合計スコア> 5は外科的治療が必要ですが、スコア< 3は非手術的に治療できます。
信頼性と妥当性は広範囲に調査されています。分類システムの導入以来、一連の変更が加えられました。システムの最新バージョンは、複数の研究によって有効で信頼できることが証明されています、Rampersaud etal。 (2006)TLISSが胸腰部損傷を治療するためのコンセンサスベースのアルゴリズムを確立することを示す多施設信頼性研究を実施しました。 Patel etal。 (2007)また、前向き研究でシステムの有効性を示しました。この研究の主な目的は、観察者間の信頼性の時間依存性の変化を評価することでした。彼らは、2回目の評価で大幅な改善が見られたことを発見しました。これは、分類システムを効率的に教えることができることを示唆しています。信頼性と妥当性を分析するさらに多くの研究があり、すべてが肯定的な結果を示しています。したがって、このシステムは日常業務に組み込むことができると結論付けることができます31。
椎間板変性
腰痛
腰痛椎間関節症
機械的腰痛(=非特異的腰痛)
腰椎椎間板変性症
腰部の椎間板が高さと水分補給を失うプロセス。
腰椎分離症
=椎骨の関節間部または峡部における片側または両側の骨欠損。
- ゴールデンスタンダード:SPECTと(CT)の組み合わせ。
- T1強調MR画像は脊椎分離症の早期診断に役立つことが証明されているため、MRIは診断にも貴重なツールです。さらに、MRIを使用すると、電離放射線なしで脊椎分離症を診断できます。
腰椎すべり症
骨粗鬆症-骨密度(質量と質)の低下を特徴とする疾患。
診断手順
歴史的に、脊椎骨折を診断するための黄金の基準は単純X線撮影でしたが、スパイラルコンピューター断層撮影(SCT)がますます頻繁に使用されています。コンピュータ断層撮影は、外傷後の胸腰椎の評価において、単純X線写真よりも感度が高くなります。さらに、コンピュータ断層撮影はより速く実行することができます36。ブラウンらによるある研究によると。脊椎のSCTにより、頸椎、胸椎、腰椎のすべての骨折の99.3%が特定されました。 SCTで見逃された患者は、最小限の治療しか必要としませんでした。SCTは、脊椎骨折を特定するための高感度の診断テストです。34
Ang etal。による最近の研究。 (2016年9月に公開)薄いスライスの3D T1VIBEを使用した3-T磁気共鳴画像法(MRI)は、完全な骨折の診断において100%正確であり、不完全な疲労骨折の検出と特性評価において優れた診断能力を備えていると結論付けました。 CT。 MRIには、骨髄浮腫を検出するという追加の利点があり、電離放射線を使用しません。欠点の1つは、一部の施設ではMRIがCTよりも大幅に費用がかかる可能性があることです39。
結果の測定
治療が機能しているかどうかを評価するまたは、X線を撮影して骨塩密度を評価することができます。主観的に、セラピストはROMと強度を決定するさまざまなテストで進行に気づきます。測定は、ポイント5に示されている他のテストでも行うことができます。
臨床検査
身長の低下は、長年にわたる圧迫による加齢に伴い正常です。椎間板の場合、脊椎の骨折の指標にもなります。 X線画像がなければ、骨折があるかどうかは不明です。したがって、骨折を完全に確実にするために、X線画像を撮影する必要があります。
腰椎骨折の急性症例に直面した場合、損傷の範囲が不明であるため、患者は緊急治療が必要です。医師は、骨折が他の損傷を引き起こしていないことを確認するために全身検査を行う必要があります。
医師が神経学的検査と画像検査を行うことは、非常に重要です。神経学的検査では、患者が腰部に由来する脊髄または神経に損傷を与えているかどうかを評価します。テストは、さまざまな位置で手足を動かし、感じ、感知し、患者の反射をテストすることで構成されます。
画像検査は、受けた外傷の範囲に応じて、X線CTスキャンとMRIで構成されます。
放射線科医は、脊椎骨折の診断を支援する上で積極的な役割を果たす必要があります。椎骨骨折の診断の失敗は、放射線科医による骨折認識の欠如と放射線科レポートでのあいまいな用語の使用のために、世界的な問題です。
理学療法士は、以下を含む徹底的な検査を通じてより従事することもできます。
- 詳細な履歴
- 神経学的検査
- 触診、特に椎骨に沿った正中線
- ROM、STR、関節の可動性、筋肉長さの評価
- 慎重な鑑別診断
医療管理(現在の最良の証拠)
破裂骨折(外傷性脊椎の一種)の患者胸椎および腰椎の高エネルギーの垂直軸方向荷重から椎骨が破損する損傷)は、治療方針を決定する前に、個別の症例分析を受ける必要があります。骨折の安定性、管の損傷の程度、および患者の評価を考慮することは、手術または非手術の治療を決定する上で重要になります。選択された骨折を伴う神経学的に無傷の患者では、非手術的治療が患者の機能的リハビリテーションに成功する可能性があります。37LoE2
手術的
神経学的障害が存在する場合、外科的処置通常、損傷部位を修復または緩和するために必要です。妥協の程度、骨折の脊椎レベル、および患者の以前の健康状態によって決定されるいくつかの手順があります。
「減圧」と呼ばれる技術は、これらの手順の1つの例です。この技術では、小さな神経根を圧迫する骨または椎間板材料の一部を外科的に除去して、根により多くのスペースを与えます。48LoE1
前方/後方アプローチ:
多くの場合、損傷の重症度によって決定されます。損傷のレベルでは、外科医は患者の脊椎を安定させるために、脊椎に前方または後方にアプローチします。ロッド、ネジ、その他の機械装置を残りの構造に挿入して、影響を受けた椎骨を融合させます(e)。横隔膜の下腿との関わりにより、前方アプローチが上部腰椎(L1、L2)骨折を支配し、下部腰椎骨折(L5)は後方アプローチ法によって安定化されます。
椎骨形成術:
骨セメントの凝固中に放出される熱によって椎体骨折の痛みを和らげる低侵襲経皮的手技。セメントはまた固化し、損傷部位をさらに安定させます。手順の間に、カニューレが椎体に導入され、続いて骨拡張器が椎骨の高さを取り戻すために導入されます。椎体形成術は、成功率が椎体形成術と同様であることがわかっていますが、椎体の高さの回復が大きくなっています。
Wardlaw etal。による研究。バルーン椎体形成術(痛みを伴う椎体骨折の治療のための低侵襲手術)は、急性椎体骨折の患者にとって効果的かつ安全な手術であることを示唆しています。45LoE1
椎体形成術:
効果的椎体圧迫骨折の管理における治療では、椎体形成術は、ポリメチルメタクリレート(PMMA)骨セメントなどの骨充填剤を骨折した椎体に注入することを含みます。
骨粗鬆症性椎体圧迫骨折に対するこの手順の効果は、R。Takemasaetal。偽の手技と比較して、臨床的に重要な明らかな利点は見られませんでした。
非手術
手術を必要としない患者は、ブレースとリハビリテーション療法による痛みの緩和を対象とした治療を受けます。(5)前柱と中柱を含む圧迫型と破裂型の骨折は、非手術的管理の最良の候補として説明されています。 (2c)
圧迫骨折
Stadhouderらによる研究。 (2009年に発表)は、補足的な理学療法によるブレース治療が、胸椎および腰椎の圧迫骨折の患者に選択される治療であると述べています43(1b)
バースト骨折
安定した胸腰椎破裂骨折および神経学的検査での正常な所見を有する患者の手術治療は、非手術治療と比較して主要な長期的利点を提供しない49(1b)
シェンらによる前向き研究。神経学的欠損のない胸腰椎破裂骨折の手術治療と非手術治療を比較すると、手術による短いセグメントの後方固定によって提供される早期の疼痛緩和と部分的な後弯矯正が認められますが、2年後の機能的転帰は非手術治療と同様です50。 (2b)
矯正
胸腰椎仙骨矯正(TLSO)は、これらのタイプの損傷に現在選択されている装具ですが、患者はまた、彼らの痛みと治癒のプロセスが進むにつれて、可動性に移行します。したがって、将来の骨粗鬆症や伸展運動を防ぐために、体重を支える運動に移行することができます。(5)
ブレースや治療法が骨折管理の好ましい方法になっているため、非手術オプションがますます好まれています。臨床的に効果的であるが、外科的選択肢よりもはるかに費用効果が高いことが示されています。 (2b)
装具は、筋力、姿勢、身長の大幅な改善を示しています。ブレースは、椎骨に沿った筋肉の疲労を軽減し、筋肉のけいれんを緩和します。腰椎骨折では装具が利用可能ですが、上部腰椎(L1-3)の矢状面運動のみを制限できます。装具装具(L4-S1)を着用すると、下部セグメント間の動きが増加することが証明されています。(3a)
医薬品
タイレノールやNSAIDSからオピオイドまで、さまざまな医薬品があります。腰椎骨折の痛みを調整するために服用。 L2領域の脊髄神経ブロックは、骨折による急性腰痛に対しても効果的であることがわかっています。 (1b)
理学療法管理
腰椎骨折患者の理学療法管理の目的は、痛みを軽減し、可動性を高め、将来の発生を防ぐことです。 (5)可動性は重要ですが、骨粗鬆症に関連する腰椎の問題を抱える人には、背中の伸筋と腹部(コア)の強度が効果的な治療的介入であることが示されています。特に、多裂筋、腰方形筋、腹横筋は脊椎を支えるのに役立ちます。強度を上げると、骨折した患者の痛みや症状が緩和されるだけでなく、将来の骨折を減らすための予防策としても機能します。内因性背骨強度の障害を対象とした運動を促進する理学療法プログラムは、骨粗鬆症性脊椎骨折患者の機能と生活の質を改善することが示されています。 (1b)(2b)
-
- いくつかの推奨される演習を以下に示します。 (腹横筋の制御に焦点を当て、TAのアクティブ化、逆カールアップ、股関節のブリッジングなどを適切に学習します。)
- 腹横筋の強化に焦点を当てます。
- 安定化は、多裂筋、腹横筋、および斜めの収縮によって増加します。
- このエクササイズは、コアとバックの両方の筋肉に作用し、TA、多裂筋、腰方形筋を叩きます。
胸椎骨折療法証拠は腰椎の証拠と密接に類似しており、他の運動はここで見ることができます。Thoracic_Spine_Fracture。
必要な栄養素が利用できると仮定すると、骨芽細胞への刺激は骨量の正味の増加をもたらします。運動は、骨芽細胞の活動を促進し、それによって骨形成と骨吸収の間の正のバランスを維持するのに役立つ反復負荷の一形態です。52(2a)
一般的な健康状態に推奨される非常に適度な量の運動(ほとんどの日で最低30分)でも、骨粗鬆症の予防と骨密度の維持に役立ちます。
全体として、理学療法が示されています。適切な脊椎骨折患者の手術と比較した場合、転帰に臨床的に有意な差がないこと。理学療法は、手術だけでなく痛みや障害を和らげるのに役立つだけでなく、患者の全体的なコストも大幅に削減されます。 (2b)
リソース
臨床的結論
腰椎骨折は、急性損傷によるものであれ、骨粗鬆症などの進行性のものであれ、十分な頻度で発生します。治癒手順に関して適切な研究に値する。脊椎手術の選択肢については多くの調査が行われていますが、特定の理学療法管理についてはほとんど存在しないようです。現在の情報のほとんどは、理学療法、特に療法と筋かいの療法が、手術と同じくらい効果的に腰椎骨折の痛みを(神経学的関与なしに)管理できることを認めています。しかし、最も効果的な治療法を効果的に比較する現在の研究は存在しません。現在の推奨事項は、ほとんどの腰椎の損傷と同様に、基本的なコアと腰椎の強化を中心に展開しています。特に腰椎骨折とこれらの損傷に対する最も効果的な治療法に焦点を当てたこの分野で、より多くの研究を行うことをお勧めします。
