På den här sidan:
- Vad är en endoskopisk ultraljud (EUS)?
- Varför använda EUS?
- Hur jämför EUS med andra bildtester ?
- Hur ska patienter förbereda sig för en EUS?
- Vad händer efter en EUS?
- Vad är möjliga biverkningar?
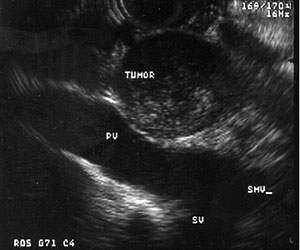
Vad är en endoskopisk ultraljud (EUS)?
Endoskopisk ultraljud (EUS) är ett förfarande som använder ljudvågor för att ta bilder av bukspottkörteln, gallgången och mag-tarmkanalen. Ett endoskop är ett tunt, upplyst rör. Det kommer in i patientens mun och styrs ner genom magen och in i den första delen av tunntarmen (tolvfingertarmen).
EUS är ett öppenvårdsförfarande som vanligtvis görs på ett sjukhus eller på samma dag. Förfarandet varar vanligtvis 15 till 45 minuter. De flesta patienter anser att det bara är milt obekvämt.
Varför använda EUS?
För cancer i bukspottskörteln kan en läkare använda en EUS för att:
- Se en bukspottskörtelns tumörläge och storlek
- Kontrollera om cancern har spridit sig till andra närliggande delar av kroppen
- Få en biopsi eller tumörprov för undersökning
Studier som använder EUS för att screena personer med högre risk för att utveckla bukspottskörtelcancer pågår också. Kontakta Patient Central för att lära dig mer om risken för bukspottskörtelcancer och screeningstudier för personer med hög risk.
EUS kan också användas för att behandla biverkningar i bukspottkörtelcancer. Till exempel kan en bukspottskörtel tumör orsaka smärta om den pressar mot celiac plexus, en bunt nerver som förbinder bukspottkörteln och andra organ till hjärnan och ryggmärgen. För att behandla denna smärta får vissa patienter ett celiac plexus-block.
Celiac plexus-blocket kan inträffa under en EUS. Om patienter redan har ett EUS-förfarande planerat och upplever okontrollerad smärta, bör de diskutera ett celiac plexus-block med läkaren innan ingreppet.
Hur jämför EUS med andra bildtester?
EUS är en av de vanligaste avbildningsmetoderna som används för att diagnostisera bukspottkörtelcancer. Det är också ofta det bästa sättet att få tumörprover för att göra en definitiv diagnos av bukspottkörtelcancer. EUS kanske kan hitta små bukspottkörtelmassor som inte hittades genom datortomografi (CT) eller magnetisk resonanstomografi (MRI).
Ett EUS-förfarande är som en endoskopisk retrograd kolangiopankreatografi (ERCP), men bilderna är olika. EUS är i allmänhet ett säkrare test än ERCP.
För mer information om diagnos av bukspottskörtelcancer och dessa test, kontakta patientcentralen.
Hur ska patienter förbereda sig för en EUS?
Sjukvårdsteamet ger patienter instruktioner innan ett EUS-förfarande.
Patienter får inte äta eller dricka något sex timmar före undersökningen. Vissa kan få läkemedel före ingreppet för att minska risken för infektion. Läkaren berättar för patienten om de ska fortsätta att ta dessa eller andra läkemedel innan EUS-proceduren.
Innan EUS får patienterna lugnande läkemedel för att hjälpa dem att slappna av och ett läkemedel för att blockera smärta. Patienter kan känna sig dåsiga under ingreppet men hålla sig vaken. De borde planera att få någon att köra hem efter proceduren.
Vad händer efter en EUS?
Efter EUS-proceduren förblir patienten i återhämtningsrummet tills det lugnande läkemedlet har utsliten. Patienten ska inte köra ett fordon efter ingreppet.
Patienter kan känna sig mätta eller behovet av att släppa bensin efter ingreppet. Patienten kan också ha förändringar i tarmvanor, såsom mjuk avföring. Vårdteamet ger instruktioner om att äta och dricka efter en EUS.
Vad är möjliga biverkningar?
EUS-komplikationer är mycket sällsynta. Dessa kan inkludera:
- En pankreascystinfektion
- Pankreatit (svullnad i bukspottkörteln)
- Gastrointestinal blödning
- Rivning
- Reaktioner på anestesiläkemedel
Vi är här för att hjälpa
För mer information om diagnos av bukspottkörtelcancer, kontakta patientcentralen.
Andra bildtester
Endoskopisk retrograd kolangiopankreatografi (ERCP)
Beräknad tomografi eller datoriserad axiell tomografi (CT eller CAT)
Magnetisk resonansbild (MRI)
Positron Emission Tomography Computed Tomography (PET-CT)
Information granskad av PanCANs Scientific and Medical Advisory Board, som är experter på området från institutioner som University of Pennsylvania, Memorial Sloan-Kettering Cancer Center, Virginia Mason Medical Center och mer.
Information från Pancreatic Cancer Action Network, Inc. (”PanCAN”) är inte en ersättning för medicinsk rådgivning, diagnos, behandling eller annan vård rvices.PanCAN kan ge dig information om läkare, produkter, tjänster, kliniska prövningar eller behandlingar relaterade till bukspottkörtelcancer, men PanCAN rekommenderar eller stöder inte någon särskild vårdresurs. Observera dessutom all personlig information som du tillhandahåller PanCANs personal under telefon- och / eller e-postkommunikation kan lagras och användas för att hjälpa PanCAN att uppnå sitt uppdrag att hjälpa patienter med och hitta botemedel och behandlingar för bukspottskörtelcancer. Lagrad beståndsinformation kan användas för att informera PanCAN-program och aktiviteter. Information kan också tillhandahållas i samlade eller begränsade format till tredje part för att vägleda framtida forskning och utbildning om bukspottkörtelcancer. PanCAN kommer inte att tillhandahålla personlig direkt identifierande information (som ditt namn eller kontaktinformation) till sådana tredje parter utan ditt föregående skriftliga medgivande såvida det inte krävs eller tillåts enligt lag. För mer information om hur vi kan använda din information, kan du hitta vår integritetspolicy på vår webbplats på https://www.pancan.org/privacy/.
