På denne side:
- Hvad er en endoskopisk ultralyd (EUS)?
- Hvorfor bruge EUS?
- Hvordan sammenlignes EUS med andre billeddannelsestests ?
- Hvordan skal patienter forberede sig på en EUS?
- Hvad sker der efter en EUS?
- Hvad er mulige bivirkninger?
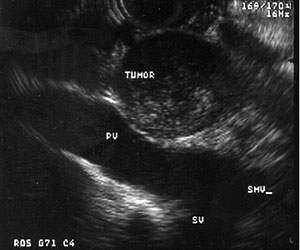
Hvad er en endoskopisk ultralyd (EUS)?
Endoskopisk ultralyd (EUS) er en procedure, der bruger lydbølger til at tage billeder af bugspytkirtlen, galdegangen og fordøjelseskanalen. Et endoskop er et tyndt, oplyst rør. Det kommer ind i patientens mund og ledes ned gennem maven og ind i den første del af tyndtarmen (tolvfingertarmen).
EUS er en ambulant procedure, der normalt udføres på et hospital eller samme dag kirurgisk center. Proceduren varer normalt 15 til 45 minutter. De fleste patienter anser det kun for let ubehageligt.
Hvorfor bruge EUS?
Ved kræft i bugspytkirtlen kan en læge bruge en EUS til at:
- Se en bugspytkirteltumors placering og størrelse
- Kontroller, om kræften har spredt sig til andre nærliggende områder af kroppen
- Få en biopsi eller en tumorprøve til undersøgelse
Undersøgelser, der bruger EUS til screening af mennesker med højere risiko for at udvikle kræft i bugspytkirtlen, er også i gang. Kontakt Patient Central for at lære mere om risiko for kræft i bugspytkirtlen og screeningundersøgelser for mennesker med høj risiko.
EUS kan også bruges til at behandle bivirkninger i bugspytkirtelkræft. For eksempel kan en bugspytkirteltumor forårsage smerte, hvis den presser mod cøliaki plexus, et bundt nerver, der forbinder bugspytkirtlen og andre organer til hjernen og rygmarven. For at behandle denne smerte får nogle patienter en cøliaki-plexus-blok.
Den cøliaki-plexus-blok kan ske under en EUS. Hvis patienter allerede har planlagt en EUS-procedure og oplever ukontrolleret smerte, skal de diskutere en cøliaki-pleksusblok med lægen inden proceduren.
Hvordan sammenlignes EUS med andre billeddannelsestests?
EUS er en af de mest almindelige billedbehandlingsprocedurer, der bruges til at diagnosticere kræft i bugspytkirtlen. Det er også ofte den bedste måde at få tumorprøver til at foretage en endelig diagnose af kræft i bugspytkirtlen. EUS kan muligvis finde små bugspytkirtelmasser, der ikke blev fundet ved computertomografi (CT) eller magnetisk resonansbilleddannelse (MRI).
En EUS-procedure er som en endoskopisk retrograd cholangiopankreatografi (ERCP), men billeder er forskellige. EUS er generelt en sikrere test end ERCP.
For mere information om diagnose af bugspytkirtelkræft og disse tests, kontakt Patient Central.
Hvordan skal patienter forberede sig på en EUS?
Sundhedsteamet giver patienter instruktioner inden en EUS-procedure.
Patienter må ikke spise eller drikke noget seks timer før undersøgelsen. Nogle kan modtage medicin inden proceduren for at mindske risikoen for infektion. Lægen fortæller patienten, om de skal fortsætte med at tage disse eller andre lægemidler inden EUS-proceduren.
Før EUS modtager patienter beroligende medicin for at hjælpe dem med at slappe af og et lægemiddel til at blokere smerte. Patienter kan føle sig døsige under proceduren, men holder sig vågen. De skal planlægge at få nogen til at køre dem hjem efter proceduren.
Hvad sker der efter en EUS?
Efter EUS-proceduren forbliver patienten i genopretningsrummet, indtil den beroligende medicin er slidt væk. Patienten skal ikke køre et køretøj efter proceduren.
Patienter kan føle sig mætte eller have behov for at passere gas efter proceduren. Patienten kan også have ændringer i tarmvaner, såsom blød afføring. Sundhedsteamet giver instruktioner om at spise og drikke efter en EUS.
Hvad er mulige bivirkninger?
EUS-komplikationer er meget sjældne. Disse kan omfatte:
- En bugspytkirtelcysteinfektion
- Pankreatitis (hævelse i bugspytkirtlen)
- Gastrointestinal blødning
- Tåre
- Reaktioner på anæstesilægemidler
Vi er her for at hjælpe
Kontakt Patient Central for mere information om kræftdiagnose i bugspytkirtlen.
Andre billeddannelsestests
Endoskopisk retrograd kolangiopankreatografi (ERCP)
Beregnet tomografi eller computeriseret aksial tomografi (CT eller CAT)
Magnetisk resonansbilleddannelse (MRI)
Positron Emission Tomography Computed Tomography (PET-CT)
Information gennemgået af PanCAN’s Scientific and Medical Advisory Board, som er eksperter på området fra institutioner som University of Pennsylvania, Memorial Sloan-Kettering Cancer Center, Virginia Mason Medical Center og mere.
Oplysninger leveret af Pancreatic Cancer Action Network, Inc. (“PanCAN”) er ikke en erstatning for medicinsk rådgivning, diagnose, behandling eller anden sundhedspleje enheder.PanCAN kan give dig oplysninger om læger, produkter, tjenester, kliniske forsøg eller behandlinger relateret til kræft i bugspytkirtlen, men PanCAN anbefaler eller støtter ingen særlig sundhedsressource. Derudover skal du bemærke, at alle personlige oplysninger, du giver PanCANs personale under telefon- og / eller e-mail-kommunikation, kan gemmes og bruges til at hjælpe PanCAN med at nå sin mission om at hjælpe patienter med og finde kur og behandlinger for kræft i bugspytkirtlen. Opbevarede bestanddele kan bruges til at informere PanCAN-programmer og -aktiviteter. Oplysninger kan også gives i samlede eller begrænsede formater til tredjeparter til at styre fremtidig kræftforskning og uddannelsesindsats. PanCAN leverer ikke personlige direkte identificerende oplysninger (såsom dit navn eller kontaktoplysninger) til sådanne tredjeparter uden dit forudgående skriftlige samtykke, medmindre loven kræver det eller tillader det. For mere information om, hvordan vi kan bruge dine oplysninger, kan du finde vores fortrolighedspolitik på vores websted på https://www.pancan.org/privacy/.
