Klíčová zjištění
Sociální determinanty zdraví jsou podmínky, v nichž se lidé rodí, rostou, žijí, pracují a stárnou a formují zdraví. Tento brief poskytuje přehled sociálních determinantů zdraví a vznikajících iniciativ k jejich řešení. Ukazuje:
- Sociální determinanty zdraví zahrnují faktory jako socioekonomický status, vzdělání, sousedství a fyzické prostředí, zaměstnanost a sítě sociální podpory, stejně jako přístup ke zdravotní péči. Řešení sociálních determinantů zdraví je důležité pro zlepšování zdraví a snižování dlouhotrvajících rozdílů ve zdraví a zdravotní péči.
- Existuje stále více iniciativ na řešení sociálních determinantů zdraví v rámci systému zdravotní péče i mimo něj. Mimo systém zdravotní péče se iniciativy snaží formovat politiky a postupy v nezdravotnických odvětvích způsoby, které podporují zdraví a rovnost ve zdraví. V rámci systému zdravotní péče existují federální a státní iniciativy pro více plátců i specifické iniciativy Medicaid zaměřené na řešení sociálních potřeb. Patří mezi ně modely spadající pod Centrum pro inovace Medicare a Medicaid, iniciativy týkající se doručovacího systému a platebních reforem Medicaid a možnosti v rámci Medicaid. Plány a poskytovatelé řízené péče se také zabývají aktivitami k identifikaci a řešení sociálních potřeb. Například 19 států požadovalo, aby plány spravované péče Medicaid prověřovaly a / nebo poskytovaly doporučení pro sociální potřeby v roce 2017 a nedávný průzkum plánů spravované péče Medicaid zjistil, že téměř všechny (91%) reagující plány uváděly aktivity zaměřené na řešení sociálních determinantů zdraví.
- Při řešení sociálních determinantů zdraví zůstává mnoho výzev a nové směry, které sleduje Trumpova administrativa, by mohly omezit zdroje a iniciativy zaměřené na tyto snahy. Trumpova administrativa sleduje řadu nových politik a změn politik, včetně prosazování a rozšiřování pracovních požadavků souvisejících s veřejnými programy a snižování financování prevence a veřejného zdraví. Tyto změny mohou omezit přístup jednotlivců k asistenčním programům zaměřeným na řešení zdravotních a jiných potřeb a snížit zdroje dostupné pro řešení sociálních determinantů zdraví.
Úvod
Úsilí o zlepšení zdraví v USA se tradičně pohlíží na systém zdravotní péče jako na hlavní hnací sílu zdraví a výsledků ve zdraví. Stále více se však uznává, že zlepšení zdraví a dosažení rovnosti ve zdraví bude vyžadovat širší přístupy, které se budou zabývat sociálními, ekonomickými a environmentálními faktory, které ovlivňují zdraví. Tento brief poskytuje přehled těchto sociálních determinantů zdraví a diskutuje o vznikajících iniciativách k jejich řešení.
Co jsou sociální determinanty zdraví?
Sociální determinanty zdraví jsou podmínky, za kterých lidé se rodí, rostou, žijí, pracují a věk.1 Zahrnují faktory jako socioekonomický status, vzdělání, sousedství a fyzické prostředí, zaměstnání a sítě sociální podpory, stejně jako přístup ke zdravotní péči (obrázek 1).

Obrázek 1: Sociální determinanty zdraví
Řešení sociálních determinantů zdraví je důležité pro zlepšení zdraví a zmenšení zdravotních rozdílů.2 Přestože je zdravotní péče pro zdraví zásadní, je to relativně slabý zdravotní determinant.3 Výzkum ukazuje, že výsledky v oblasti zdraví jsou poháněny řadou faktorů, včetně základní genetiky, zdravotního chování, sociálního a environmentálního faktory a zdravotní péče. I když v současné době neexistuje ve výzkumu žádný konsenzus o rozsahu relativních příspěvků každého z těchto faktorů ke zdraví, studie naznačují, že primární hybnou silou zdraví jsou zdravotní chování, jako je kouření, strava a cvičení, a sociální a ekonomické faktory. výsledky a sociální a ekonomické faktory mohou ovlivňovat zdravotní chování jednotlivců. Například děti narozené rodičům, které nedokončily střední školu, budou s větší pravděpodobností žít v prostředí, které představuje zdravotní překážky, jako je nedostatek bezpečnosti, vystavený odpad a nevyhovující bydlení. Je také méně pravděpodobné, že budou mít přístup na chodníky, parky nebo dětská hřiště, rekreační střediska nebo do knihovny.4 Důkazy dále ukazují, že stres negativně ovlivňuje zdraví po celou dobu životnosti5 a že faktory prostředí mohou mít vícegenerační dopady.6 Řešení sociálních determinantů zdraví není důležité jen pro zlepšení celkového zdraví, ale také pro zmenšení zdravotních rozdílů, které často vycházejí ze sociálních a ekonomických znevýhodnění.
Iniciativy k řešení sociálních determinantů zdraví
Rostoucí objevuje se řada iniciativ zaměřených na řešení sociálních determinantů zdraví.Některé z těchto iniciativ usilují o větší zaměření na zdraví v nezdravotnických odvětvích, zatímco jiné se zaměřují na to, aby systém zdravotní péče řešil širší sociální a environmentální faktory, které ovlivňují zdraví.
Zaměření na zdraví v jiných než zdravotnických zařízeních Sektory
Politiky a postupy v nezdravotnických odvětvích mají dopad na zdraví a rovnost ve zdraví. Například dostupnost a dostupnost veřejné dopravy ovlivňuje přístup k zaměstnání, dostupné zdravé stravě, zdravotní péči a dalším důležitým faktorům zdraví a wellness. Programy a politiky v oblasti výživy mohou také podporovat zdraví, například podporou zdravějších rohových obchodů v komunitách s nízkými příjmy, 7 programů od farmy ke škole8 a komunitních a školních zahrad a prostřednictvím širšího úsilí na podporu výroby a spotřeby zdravých potravin. poskytování předškolního vzdělávání dětem v rodinách s nízkým příjmem a v komunitách barev pomáhá snižovat mezery v úspěších, zlepšovat zdraví studentů s nízkými příjmy a podporovat rovnost ve zdraví.10
„Zdraví ve všech politikách“ je přístup, který začleňuje zdravotní aspekty do rozhodování napříč odvětvími a oblastmi politiky.11 Přístup Zdraví ve všech politikách identifikuje způsoby, jakými rozhodnutí ve více sektorech ovlivňují zdraví a jak může zlepšené zdraví podporovat cíle těchto různých sektorů. různí partneři a zúčastněné strany spolupracují na podpoře zdraví, spravedlnosti a udržitelnosti a současně prosazují další cíle, jako je podpora vytváření pracovních míst a ekonomická stabilita, dopravní dostupnost a mobilita, silný zemědělský systém a lepší dosažené vzdělání. Státy a lokality využívají přístup Zdraví ve všech politikách prostřednictvím pracovních skupin a pracovních skupin zaměřených na sdružování vedoucích napříč agenturami a komunitou, aby spolupracovali a upřednostňovali zaměření na zdraví a rovnost ve zdraví.12 Na federální úrovni platí zákon o dostupné péči ) založil Národní radu pro prevenci, která sdružuje vrcholové vedení z 20 federálních ministerstev, agentur a úřadů, kteří spolupracovali s poradní skupinou pro prevenci, zúčastněnými stranami a veřejností na vývoji národní strategie prevence.
Místo Iniciativy založené na provádění se zaměřují na provádění meziodvětvových strategií ke zlepšení zdraví ve čtvrtích nebo komunitách se špatnými zdravotními výsledky. Stále více se uznává vztah mezi čtvrtí a zdravím, přičemž PSČ se chápe jako silnější prediktor zdraví člověka než jeho genetický kód.13 Řada iniciativ se zaměřuje na provádění koordinovaných strategií napříč různými sektory v sousedstvích se sociálními, ekonomické a environmentální bariéry, které vedou ke špatným zdravotním výsledkům a zdravotním rozdílům. Například projekt Harlem Children’s Zone (HCZ) se zaměřuje na děti v oblasti 100 bloků v centrálním Harlemu, které měly míru chronických onemocnění a kojenecké úmrtnosti, která přesahovala míru v mnoha dalších částech města, stejně jako vysokou míru chudoby a nezaměstnanosti . HCZ usiluje o zlepšení vzdělávacích, ekonomických a zdravotních výsledků komunity prostřednictvím široké škály rodinných, sociálních služeb a zdravotních programů.
Řešení sociálních determinantů v systému zdravotní péče
Kromě rostoucího úsilí o začlenění úvah o dopadu / výsledku na zdraví do oblastí politiky mimo zdraví se objevují také snahy o řešení nelékařských sociálních determinantů zdraví v kontextu systému poskytování zdravotní péče. Patří mezi ně federální a státní iniciativy s více plátci, iniciativy Medicaid vedené státy nebo zdravotními plány, stejně jako aktivity na úrovni poskytovatelů zaměřené na identifikaci a řešení nelékařských sociálních potřeb jejich pacientů.
Federální a státní iniciativy
V roce 2016 oznámilo Centrum pro inovace Medicare a Medicaid (CMMI), které založila ACA, nový model „Zodpovědné zdravotní komunity“ zaměřený na propojení příjemců Medicare a Medicaid s komunitními službami řešení sociálních potřeb souvisejících se zdravím. Tento model poskytuje financování pro testování toho, zda systematické určování a řešení sociálních potřeb příjemců Medicare a Medicaid prostřednictvím skríningu, doporučení a komunitních navigačních služeb ovlivní zdravotní náklady a sníží využití pacientů i ambulantních pacientů. V roce 2017 CMMI udělila organizacím 32 grantů na účast na modelu po dobu pěti let. Dvanáct oceněných bude poskytovat navigační služby pomáhat vysoce rizikovým příjemcům s přístupem ke komunitním službám a 20 oceněných podpoří sladění partnerů, aby se zajistilo, že komunitní služby jsou k dispozici a reagují na potřeby zapsaných.14
Prostřednictvím iniciativy CMMI State Innovation Models Initiative (SIM), řada států se zabývá reformami dodávek a plateb od více plátců, které zahrnují zaměření na zdraví populace a uznávají roli sociálních determinantů.SIM je iniciativa CMMI, která poskytuje finanční a technickou podporu státům pro vývoj a testování státem vedených modelů plateb za zdravotní péči a poskytování služeb s více platiteli, jejichž cílem je zlepšit výkon systému zdravotní péče, zvýšit kvalitu péče a snížit náklady. Iniciativa SIM doposud poskytla granty téměř 950 milionů USD více než polovině států na návrh a / nebo testování inovativních platebních a doručovacích modelů. V rámci druhého kola udělování grantů SIM jsou státy povinny vypracovat celostátní plán na zlepšení zdraví populace. Státy, které obdržely granty 2. kola, uplatňují různé přístupy k identifikaci a stanovení priorit zdravotních potřeb obyvatel; propojit klinické, veřejné zdraví a komunitní zdroje; a řešit sociální determinanty zdraví.
- Všech 11 států, které obdržely granty na testování SIM 2. kola, plánuje navázat spojení mezi primární péčí a komunitními organizacemi a sociálními službami.15 Například Ohio používá SIM prostředky částečně podporují komplexní program primární péče (CPC), v němž poskytovatelé primární péče spojují pacienty s potřebnými sociálními službami a komunitními preventivními programy. V prosinci 2017 se programu CPC účastnilo 96 praktik. Connecticutský model SIM se snaží propagovat model Advanced Medical Home, který bude řešit širokou škálu potřeb jednotlivců, včetně environmentálních a socioekonomických faktorů, které přispívají k jejich trvalému zdraví.
- Řada států s testováním 2. kola granty vytvářejí místní nebo regionální subjekty za účelem identifikace a řešení zdravotních potřeb obyvatel a navazování vazeb na komunitní služby. Například stát Washington zřídil devět regionálních „Odpovědných komunit zdraví“, které spojí místní zúčastněné strany z různých sektorů za účelem stanovení priorit a realizace regionálních projektů na zlepšení zdraví.16 Delaware plánuje implementovat deset „Zdravých sousedství“ napříč státem, které budou zaměřit se na priority, jako je zdravý životní styl, zdraví matek a dětí, duševní zdraví a závislost a prevence a zvládání chronických nemocí.17 Idaho vytváří sedm „regionálních spolupracovníků v oblasti zdraví“ prostřednictvím státních zdravotnických obvodů, které budou podporovat místní postupy primární péče u pacientů -Centrovaná transformace Medical Home a vytvoření formálních protokolů doporučení a zpětné vazby, které by propojily poskytovatele lékařských a sociálních služeb.18
- Státy 2. kola testovacího grantu rovněž provádějí řadu dalších aktivit zaměřených na zdraví populace a sociální determinanty. Některé z těchto aktivit zahrnují využití opatření v oblasti zdraví populace k získání kvalifikace jako léčebné domy nebo určovat pobídkové platby, začlenit využívání komunitních zdravotnických pracovníků do týmů péče a rozšířit infrastrukturu sběru a analýzy dat zaměřenou na zdraví populace a sociální determinanty zdraví.19
iniciativy Medicaid
Doručovací systém a reforma plateb
Řada iniciativ v oblasti doručování a plateb v rámci Medicaid zahrnuje zaměření na propojení zdravotní péče a sociálních potřeb. V mnoha případech jsou tyto snahy součástí výše zmíněných větších modelů SIM pro více plátců a mohou být součástí výjimek pro demonstrace Medicaid v oddíle 1115.20 Například Colorado a Oregon implementují modely plateb a doručování Medicaid, které poskytují péči prostřednictvím regionálních subjektů, které zaměřit se na integraci fyzických, behaviorálních a sociálních služeb, jakož i na zapojení a spolupráci v komunitě.
- V Oregonu musí každá koordinovaná organizace péče (dále jen „CCO“) zřídit poradní radu komunity. a vyvinout posouzení komunitních zdravotních potřeb.21 CCO obdrží globální platbu za každého zapsaného, což poskytne CCO flexibilitu v nabídce „služeb souvisejících se zdravím“ – které doplňují tradiční kryté dávky Medicaid a mohou se zaměřovat na sociální determinanty zdraví.22 První zkušenosti naznačují že CCO se spojují s komunitními partnery a začínají řešit sociální faktory, které ovlivňují zdraví, prostřednictvím řady projektů. Například jeden CCO financoval komunitního zdravotnického pracovníka, aby pomohl propojit těhotné nebo rodičovské dospívající se zdravotnickými službami a řešit další potřeby, jako je bydlení, jídlo a příjem.23 Další CCO spolupracoval s poskytovateli a místním programem Meals on Wheels jídla pro účastníky programu Medicaid propuštění z nemocnice, kteří potřebují potravinovou pomoc jako součást svého uzdravení.24 Hodnocení provedené Oregon Health & Centrem vědy pro účinnost systémů zdravotní péče vydaným v roce 2017 našlo CCO byly spojeny se snížením růstu výdajů a zlepšením v některých oblastech kvality.25 Podle hodnocení se většina CCO domnívala, že flexibilní služby související se zdravím jsou účinné při zlepšování výsledků a snižování nákladů.26
- Podobně v Coloradu pomáhají regionální organizace pro spolupráci (RCCO), které jsou placeny na jednoho člena měsíčně platbě za zapsané, připojit jednotlivce ke komunitním službám prostřednictvím doporučovacích systémů i prostřednictvím cílených programů určených k řešit konkrétní potřeby identifikované v rámci komunity.27 Studie publikovaná v roce 2017, která porovnávala program CCO v Oregonu s programem RCCO v Coloradu, zjistila, že program RCCO v Coloradu přinesl srovnatelné snížení výdajů a dnů hospitalizace.28
Několik další státní programy Medicaid zahájily modely organizace odpovědné péče (ACO), které často zahrnují platby založené na populaci nebo vzorce celkových nákladů na péči, což může poskytovatelům poskytnout pobídky k řešení širokých potřeb příjemců Medicaid, včetně sociálních determinantů zdraví.29
Některé státní programy Medicaid podporují zaměření poskytovatelů na sociální determinanty zdraví prostřednictvím „Delivery System Reform Incentive Payme nt “(DSRIP) iniciativy. Iniciativy DSRIP se objevily za Obamovy administrativy v rámci výjimek z demonstrace Medicaid podle oddílu 1115. Iniciativy DSRIP spojují financování Medicaid pro způsobilé poskytovatele s metrikami procesů a výkonu, což může zahrnovat řešení sociálních potřeb a faktorů. Například v New Yorku mohou systémy poskytovatelů implementovat projekty DSRIP zaměřené na zajištění toho, aby lidé měli podpůrné bydlení. Stát také investoval značné státní dolary mimo své výjimky z DSRIP do bytového fondu, aby zajistil lepší zásobu vhodného bydlení. 30 V Texasu někteří poskytovatelé využili prostředky DSRIP na instalaci chladniček v útulcích pro bezdomovce, aby zlepšili přístup jednotlivců k inzulín.31 Výjimka z kalifornského DSRIP zvýšila rozsah, v jakém se systémy veřejných nemocnic zaměřují na koordinaci s agenturami sociálních služeb a úřady sociální péče na úrovni krajů.32 K dnešnímu dni jsou údaje o výsledcích programů DSRIP omezené, ale závěrečné federální hodnocení zpráva je naplánována na rok 2019.33
Programy Medicaid také poskytují širší služby na podporu zdraví prostřednictvím možnosti zdravotních domů zřízené ACA. V rámci této možnosti mohou státy zřídit zdravotní domovy ke koordinaci péče o lidi s chronickými stavy. Služby domácí péče zahrnují komplexní péči, koordinaci péče, podporu zdraví, komplexní přechodnou péči, podporu pacientů a rodiny, stejně jako doporučení pro komunitní a sociální podpůrné služby. Poskytovatelé zdravotních domů mohou být určený poskytovatel, tým zdravotnických pracovníků propojených s určeným poskytovatelem nebo komunitní zdravotní tým. Celkem 21 států uvádí, že zdravotní domy byly zavedeny ve fiskálním roce 2017.34 Federálně financované hodnocení modelu zdravotních domů zjistilo, že většina poskytovatelů vykázala výrazný nárůst jejich schopnosti spojovat pacienty s neklinickými sociálními službami a podporou v rámci tohoto modelu, ale že nedostatek stabilního bydlení a dopravy byl běžným problémem mnoha zapsaných, které poskytovatelé obtížně řešili nedostatečnými dostupnými zdroji podpory bydlení a pronájmu.35
Podpora bydlení a zaměstnanosti
Některé státy poskytují podporu bydlení registrovaným Medicaid prostřednictvím řady volitelných státních plánů a úřadů pro zproštění povinnosti. Zatímco státy nemohou používat fondy Medicaid k úhradě ubytování a stravování, fondy Medicaid mohou podporovat celou řadu aktivit souvisejících s bydlením, včetně doporučení, podpůrných služeb a služeb správy případů, které pomáhají spojovat a udržovat jednotlivce ve stabilním bydlení. Louisianské ministerstvo zdravotnictví uzavřelo partnerství s Louisianským úřadem pro bydlení za účelem vytvoření programu stálého podpůrného bydlení (PSH) s dvojím cílem prevence a omezování bezdomovectví a zbytečné institucionalizace u osob se zdravotním postižením. Program Medicaid v Louisianě pokrývá tři fáze služeb podpory nájmu pro příjemce Medicaid v trvalém podpůrném bydlení: služby před nájmem (pomoc při hledání bydlení, pomoc při podávání žádosti atd.), Služby stěhování a průběžné služby nájmu.37 Louisiana uvádí 94% bydlení míra retence od začátku programu nájemníků v roce 2008. Předběžná analýza ukazuje statisticky významné snížení počtu hospitalizací a využití pohotovostního oddělení po intervenci PSH a včasná nezávislá analýza dopadu programu PSH na výdaje Medicaid zjistila 24% snížení akutní hodnoty Medicaid náklady na péči poté, co byla osoba umístěna.38
Prostřednictvím řady nepovinných orgánů a úřadů pro zproštění povinnosti poskytují některé státy dobrovolníkům podporované služby zaměstnanosti. Podporované služby zaměstnanosti mohou zahrnovat služby před zaměstnáním (např. Hodnocení zaměstnání, pomoc při hledání a získání zaměstnání a / nebo spolupráce se zaměstnavatelem na přizpůsobení práce), jakož i služby pro udržení zaměstnanosti (např. Koučování práce a / nebo konzultace se zaměstnavateli) .Státy často zaměřují tyto služby na konkrétní populace Medicaid, jako jsou osoby s vážnými duševními chorobami nebo poruchami užívání návykových látek a jednotlivci s mentálním nebo vývojovým postižením. Například podle výjimky podle oddílu 1115 nabízí Havaj podpůrné služby zaměstnanosti zapsaným osobám Medicaid s vážnými duševními chorobami (SMI), jednotlivcům s vážnými a přetrvávajícími duševními chorobami (SPMI) a jednotlivcům, kteří vyžadují podporu emočního a behaviorálního vývoje (SEBD). 39
Organizace Medicoid Managed Care Organisations (MCO)
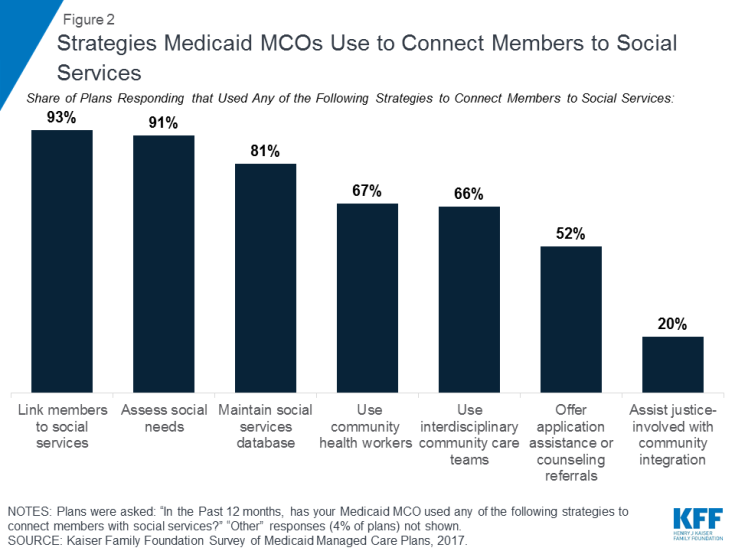
Medicaid MCOs se stále více angažují v aktivitách zaměřených na řešení sociálních determinantů zdraví. Data z 50-státního průzkumu rozpočtu Medicaid, který předkládá Kaiser Family Foundation, ukazují, že rostoucí počet států požaduje, aby MCO Medicaid řešily sociální determinanty zdraví jako součást svých smluvních dohod (rámeček 1). V roce 2017 požadovalo 19 států MCO Medicaid, aby prověřovaly příjemce sociálních potřeb a / nebo poskytovaly zapsaným osobám doporučení k sociálním službám a šest států požadovalo MCO poskytovat koordinační služby péče těm, kteří odcházejí z uvěznění, přičemž další státy plánují implementovat tyto požadavky v 2018.40 Další údaje z průzkumu Kaiser Family Foundation z roku 2017 týkajícího se plánů péče Medicaid ukazují, že téměř všechny reagující MCO41 (91%) uvedly aktivity zaměřené na řešení sociálních determinantů zdraví, přičemž hlavními oblastmi zájmu jsou bydlení a výživa / zabezpečení potravin.42 nejběžnějšími plánovanými aktivitami, které byly hlášeny, byla spolupráce s organizacemi založenými na komunitách za účelem propojení členů se sociálními službami (93%), hodnocení sociálních potřeb členů (91%) a údržba databází komunitních nebo sociálních zdrojů (81%) (obrázek 2) ) .43 Některé plány uváděly také využití komunitních zdravotnických pracovníků (67%), využití interdisciplinárních týmů komunitní péče (66%), které nabízejí asistenci při aplikaci e a poradenství v sociálních službách (52%) a pomoc jednotlivcům zapojeným do práva s reintegrací do komunity (20%).
Rámeček 1 : Příklady států, které začleňují sociální determinanty do smluv o spravované péči Medicaid
- Arizona vyžaduje koordinaci komunitních zdrojů, jako je bydlení a pomoc, v rámci svých dlouhodobě spravovaných služeb a podporuje (MLTSS) smlouvu. Stát poskytuje financování pouze na stát ve spojení se svou smlouvou o spravovaném chování v oblasti chování za účelem poskytování pomoci s bydlením. Stát také podporuje zdravotní plány, aby se koordinovaly se správou veteránů a dalšími programy za účelem splnění potřeb sociální podpory členů.
- District of Columbia vybízí MCO, aby doporučily příjemce se třemi nebo více chronickými stavy do programu „Home Health GPS“ Health Home pro koordinaci péče a služby správy případů, včetně posouzení biopsychosociálních potřeb a doporučení komunitě a služby sociální podpory.
- Louisiana vyžaduje, aby její plány prověřovaly problémové hraní a užívání tabáku, a pokud je to vhodné, vyžaduje doporučení ke zvláštnímu doplňkovému výživovému programu pro ženy, kojence a děti (WIC) a trvalému podpůrnému bydlení v Louisianě. .
- Nebraska vyžaduje, aby organizace provádějící sesouhlasení prováděly školení zaměstnanců v oblasti sociálních determinantů zdraví a byly obeznámeny se zdroji komunity; jsou rovněž vyžadovány plány, které budou zahrnovat politiky zaměřené na členy s více biopsychosociálními potřebami.
Obrázek 2: Strategie MCO Medicaid slouží k připojení členů k sociálním službám
ČINNOSTI POSKYTOVATELE
Pod ACA, neziskové nemocnice jsou povinny provádět hodnocení komunitních zdravotních potřeb (CHNA) jednou za tři roky a vyvinout strategie pro splnění potřeb identifikovaných CHNA. CDC definuje hodnocení zdraví komunity jako „proces zapojení komunity; sběr, analýza a interpretace údajů o zdravotních výsledcích a determinantech zdraví; identifikace zdravotních rozdílů; a identifikace zdrojů, které lze použít k řešení prioritních potřeb.“ 44 V rámci ACA musí hodnocení brát v úvahu vstupy od lidí, kteří zastupují široké zájmy poskytované komunitě, včetně těch, kteří mají znalosti nebo odborné znalosti v oblasti veřejného zdraví.
Někteří poskytovatelé v rámci svých postupů přijali screeningové nástroje, aby identifikovat sociální potřeby pacientů související se zdravím. Například podle průzkumu téměř 300 nemocnic a zdravotnických systémů, který provedlo Deloitte Center for Health Solutions v roce 2017, téměř 9 z 10 (88%) nemocnic prověřuje pacienty, aby měřili jejich zdravotní související sociální potřeby, i když pouze 62% uvádí screening cílových populací systematickým nebo konzistentním způsobem.45 Tyto nemocnice většinou provádějí screening nemocničních a vysoce populace izerů.46 Národní asociace pro komunitní zdravotní střediska ve spolupráci s několika dalšími organizacemi vyvinula nástroj PRAPARE (Protokol pro reakci a hodnocení aktiv, rizik a zkušeností pacientů), který pomáhá zdravotním střediskům a dalším poskytovatelům shromažďovat údaje, aby lépe porozuměli a jednali o sociálních determinantech zdraví jejich pacientů. Jiné organizace a subjekty vytvořily screeningové nástroje, včetně Health Leads, neziskové organizace financované Nadací Roberta Wooda Johnsona, která vyvinula sadu nástrojů pro screening sociálních potřeb pro poskytovatele a CMMI, která vydala screeningový nástroj Zodpovědné zdravotnické komunity na pomoc poskytovatelům identifikovat nenaplněné potřeby pacientů.47
Pohled dopředu
ACA poskytla klíčovou příležitost, jak pomoci zlepšit přístup k péči a snížit dlouhodobé rozdíly, kterým čelí historicky zaostalé populace, jak prostřednictvím rozšíření pokrytí, tak prostřednictvím ustanovení pomoci překlenout zdravotní péči a zdraví komunity. K dnešnímu dni miliony Američanů získaly pokrytí prostřednictvím rozšíření pokrytí, ale samotné pokrytí nestačí ke zlepšení výsledků v oblasti zdraví a dosažení rovnosti v zdraví. S rostoucím uznáním významu sociálních faktorů pro výsledky ve zdraví se objevuje stále větší počet iniciativ zaměřených na řešení sociálních determinantů zdraví tím, že se více zaměřuje na zdraví v jiných než zdravotnických odvětvích a stále více uznává a řeší sociální potřeby související se zdravím prostřednictvím systém zdravotní péče.
V rámci systému zdravotní péče byla zahájena široká škála iniciativ na federální a státní úrovni, včetně úsilí v rámci Medicaid. Mnoho z těchto iniciativ odráží nové finanční a demonstrační orgány poskytované prostřednictvím ACA k řešení sociálních determinantů zdraví a další rovnosti ve zdraví. Rovněž odrážejí širší systémový posun směrem k integraci péče a modelům poskytování „osob“, jejichž cílem je řešit fyzické, duševní a sociální potřeby pacientů, a také posun směrem k platbám vázaným na hodnotu, kvalitu a / nebo výsledky .
Ačkoli došlo k významnému pokroku v rozpoznávání a řešení sociálních determinantů zdraví, přetrvává mnoho výzev. Zejména tyto snahy vyžadují práci napříč utlumenými odvětvími se samostatnými proudy financování, kde investice v jednom odvětví mohou vést k úsporám v jiném. .Kromě toho nemusí mít komunity vždy dostatečnou kapacitu nebo nabídku služeb, aby vyhověly určeným potřebám. Dále v údajích o sociálních determinantech zdraví existují mezery a nekonzistence, které omezují schopnost agregovat údaje napříč nastaveními nebo používat údaje k informování o zásadách a operacích , řídit zlepšování kvality nebo hodnotit intervence.48 V rámci Medicaid vzrůstající zaměření na sociální determinanty zdraví vyvolává nové otázky ohledně vhodných role, kterou by Medicaid měla hrát při řešení nelékařských determinantů zdraví a jak motivovat a zapojit MCO Medicaid do řešení sociálních determinantů zdraví.49
Trumpova administrativa uplatňuje politiky, které mohou omezit přístup jednotlivců k pomoci programy zaměřené na zdraví a další potřeby a snižování zdrojů na řešení sociálních determinantů zdraví. Správa zahájila postupné ukončování programů DSRIP, 50 reviduje předpisy o spravované péči Medicaid, 51 a signalizovala snížení financování prevence a veřejného zdraví. Rovněž oznámila plány na změnu směru modelů v rámci CMMI. 52, 53, 54 Správa rovněž sleduje přístupy k prosazování a rozšiřování pracovních požadavků ve veřejných programech, 55 včetně Medicaid.56 CMS tvrdí, že tato politika je navržena tak, aby „ zlepšit zdraví a pohodu Medicaid prostřednictvím motivace k práci a zapojení do komunity “a že snahy státu učinit z účasti na práci nebo jiném zapojení do komunity požadavek pokrytí Medicaid může„ pomoci jednotlivcům a rodinám vymanit se z chudoby a dosáhnout nezávislosti. “57 vedení, CMS specifikoval, že od států provádějících tyto programy bude požadováno, aby popsaly strategie, které pomohou zapsaným při plnění pracovních požadavků (např. propojení jednotlivců s pracovním výcvikem, asistencí při péči o děti, dopravou a dalšími pracovními podpůrami), ale tyto státy nemusí používat federální Prostředky Medicaid na podpůrné služby, které mají lidem pomoci překonat překážky v práci.58 Data ukazují, že většina dospělých v minulosti již pracují nebo čelí významným překážkám v práci a ponechávají malý podíl dospělých, na které se tyto zásady zaměřují.59 Způsobilí jednotlivci by však mohli ztratit pokrytí Medicaid kvůli obtížnosti orientace v dokumentaci a administrativních procesech souvisejících s těmito požadavky.60
